Пароксизм фибрилляции предсердий: характеристика заболевания, причины возникновения и лечение. Что такое пароксизмальная фибрилляция предсердий Ибс пароксизмальная фибрилляция предсердий
Существуют различные формы нарушения ритма, входящих в общую группу под названием аритмия. К ней также относится пароксизмальная фибрилляция предсердий, для которой характерно непостоянное течение. В некоторых случаях приступы возникают несколько раз в год, в других вариантах - каждую неделю. Из-за этого довольно непросто проводится диагностика и лечение болезни.
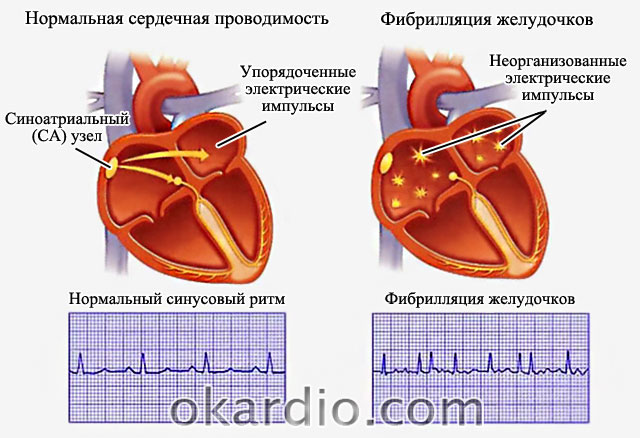
Фибрилляция предсердий (ФП) является наиболее распространенной формой аритмии. Представляет собой состояние, когда у человека возникают проблемы с сердечным ритмом. В тяжелых случаях могут развиваться такие осложнения, как фибрилляция желудочков, поскольку неправильный ритм может передаться от предсердий желудочкам.
Пароксизмальная фибрилляция предсердий (ПФП) определяется как быстрый, неустойчивый сердечный ритм, который начинается внезапно, а останавливается сам по себе в течение 7 дней. Приступ пароксизмальной фибрилляции предсердий зачастую длится менее 24 часов.
Для диагностики ФП в первую очередь используется электрокардиография. Дополнительно может проводиться эхокардиография, МРТ, КТ и другие методы диагностики. После обследования больного обязательно назначается лечение, которое дает возможность избежать серьезных осложнений.
Видео: Голухова Е.З.: Пароксизмальная форма фибрилляции - повод насторожиться?
Описание пароксизмальной фибрилляции предсердий
В нормальном состоянии сердце сокращается с частотой 60-90 уд/мин (показатель для взрослого). Поскольку патология чаще всего регистрируется среди взрослой части населения, к вниманию принимаются показатели нормы именно для этой категории.
Американская кардиологическая ассоциация (AHA) указывает, что 2,7 миллиона
американцев живут с какой-то формой ФП. Вероятность возникновения пароксизмальной формы ФП увеличивается с возрастом.
Хотя пароксизмальная ФП сама по себе не опасна для жизни, она может иметь серьезные последствия. По этой причине очень важно диагностировать и лечить проблему как можно раньше.
Статистика по пароксизмальной фибрилляции предсердий:
- После 60 лет ФП определяется у 5% населения.
- После 75 лет диагностируется у 14% населения.
- Среди распространенности различных форм аритмий ФП занимает второе место после экстрасистолии.
- В странах Европы количество людей, больных ФП, оставляет около 4,5 млн, а в Соединенных Штатах - более 2 млн человек.
- В одной лишь Германии на ФП болеет около 1 млн людей.
- Примерно 13,5 млрд евро уходит на лечение больных с ФП, находящихся в странах Евросоюза.
- У 30% больных отсутствуют существенные заболевания сердца.
Механизмы развития ПФП:
- В миокарде предсердий образуются эктопические очаги, генерирующие импульсы минуя синусовый узел, в результате чего сбивается нормальный ритм.
- Работа синусового узла нарушена, вследствие чего ритм становится неправильным и нередко ускоренным.
- При синдроме ВПВ имеются дополнительные пути проведения импульсов, в результате чего деятельность сердца учащается.
- Работа нервной системы (центрального и вегетативного отделов) нарушена, что способствует расстройству работы различных органов и систем организма, включая дисрегуляцию сердце.
У некоторых женщин изменение гормонального фона, особенно в постменопаузальный период, нередко приводит к расстройству сердечной деятельности.
Причины
Пароксизмальная фибрилляция предсердий возникает, когда в миокарде появляются аномальные электрические пути. В результате сердце начинает нерегулярно сокращаться или не перекачивает достаточное количество кислородосодержащей крови по всему телу.
Пароксизмальная ФП может быть вызвана неправильным образом жизни, особенно это касается приема незаконных наркотиков, курения, алкоголя, ожирения и чрезмерной нагрузки. В некоторых случаях болезнь может быть связана с ранее существовавшими или сопутствующими заболевания, такими как:
- Ранее перенесенный сердечный приступ или операция на сердце.
- Заболевания сердца, особенно связанных с рубцеванием и изменением структуры миокарда.
- Сахарный диабет.
- Апноэ во сне (остановка дыхания).
- Высокое артериальное давление.
- Заболевания легких.
- Гипергликемия
Ведение неправильного образа жизни также может привести к пароксизмальной ФП, например:
- Курение (даже если пассивное).
- Использование других стимуляторы, таких как кофеин и некоторые лекарства
- Избыточный вес или ожирение.
- Стресс.
- Плохой сон.
- Длительные физические нагрузки.
- Чрезмерное употребление алкоголя.
Возникновение ПФП на фоне приема алкоголя иногда называют “синдромом сердечного праздника”, потому что патология нередко впервые выявляется после выходных или праздников, когда многие люди употребляют большое количество алкогольных напитков.
Упражнения и тренировки в основном считаются полезными для здоровья. Тем не менее, больные с ПФП должны проконсультироваться у своего врача, прежде чем начать новую тренировку или увеличить интенсивность упражнений. В некоторых случаях возрастание физической нагрузки также может привести к ПФП, что связано с создаваемым напряжением на сердце.
Симптомы
Общими симптомами пароксизмальной ФП являются:
- Сердцебиение и одышка - самые распространенные симптомы.
- Сбивчивое дыхание
- Головокружение.
- Усталость или слабость
- Тошнота.
В ряде случаев больного беспокоит боль в груди. Этот симптом может указывать на развитие сердечной недостаточности. В таких случаях не стоит медлить с вызовом скорой помощи.
Диагностика
Если приходится испытывать какие-либо из приведенных симптомов, нужно, как только предоставится возможность, обязательно связаться со своим врачом. Даже если симптомы исчезают, должно быть проведено физическое обследование больного с последующим контролем работы сердца.
Иногда нет никаких признаков болезни. В таких случаях врач сможет диагностировать проблему с помощью дополнительных методов диагностики по типу ЭКГ или эхоКГ.
Электрокардиография (ЭКГ) - это простой и безболезненный тест, который включает в себя наличие датчиков, прикрепленных к коже на руках, ногах и грудной клетке. Датчики обнаруживают электрические сигналы, исходящие от сокращающегося сердца. Результат исследования передается на монитор и тогда врач определяет имеющиеся проблемы в сердечной деятельности. Тест ЭКГ обычно занимает всего несколько минут.

Эхокардиография (эхоКГ) использует звуковые волны, чтобы создать изображение сердца в цифровом формате. Показывает различные структурные изменения сердца, особенно хорошо диагностируются пороки клапанов.
Рентгенография органов грудной клетки (РГ ОГК) - выполняется для поиска признаков сердечно-сосудистых заболеваний, в частности, могут изменяться контуры сердца и его поперечный размер.
Анализы крови , используемые для поиска признаков других заболеваний, которые могут вызвать фибрилляцию
Стресс-тест , с помощью которого врачи проверяют работу сердца до и после выполнения физического упражнения (на беговой дорожке, на велосипеде).
Холтеровский мониторинг - проводится с использованием переносного устройства, которое измеряет и записывает активность сердца на протяжении одного-двух дней.
Монитор событий - портативная ЭКГ, которая измеряет активность сердца в течение нескольких недель или нескольких месяцев.
Чреспищеводная эхокардиография (ЧП эхоКГ) - является наиболее чувствительным и специфическим методом обнаружения тромбов в легочной артерии, которые являются потенциальным источником системной эмболии при ФП. Может использоваться для определения сроков кардиоверсии или выполняться перед катетерной абляцией. Также позволяет выявить особенности, связанные с повышенным риском тромбоэмболии легочной артерии, в том числе снижение скорости кровотока по легочной артерии, спонтанный контраст сосудов и атерому аорты. В 5% - 15% больных с ФП, ЧП эхоКГ позволяет выявить легочною эмболию или тромб легочной артерии еще на этапе планирования кардиоверсии.
Осложнения
У большинства больных пароксизмальная ФП развивается без каких-либо осложнений, но иногда патология приводит человека к серьезным последствиям. Например, если приходилось испытывать изменения в ритме сердца, нужно немедленно обратиться за медицинской помощью.
Тяжело протекающая пароксизмальная ФП может приводить к сердечной недостаточности или инсульту. Согласно AHA, люди, у которых есть фибрилляция предсердий, в пять раз чаще страдают от инсульта, чем остальная часть населения. Это связано с тем, что ПФП влияет на кровоток по всему организму, включая головной мозг. Кровь может застаиваться в верхних камерах сердца и сгущаться, что приводит к тромбообразованию. Если тромб из сердца с кровотоком попадает в мозг, он может закупорить артерию и вызвать инсульт.
Предупреждающие признаки начала ПФП:
- лицо бледное;
- онемение или слабость руки, лица или ноги, особенно на одной стороне тела;
- трудная речь или понимание речи;
- проблемы с глазами, с одной или обеих сторон;
- головокружение, потеря равновесия и нарушение координации, а также проблемы с ходьбой;
- внезапная сильная головная боль без какой-либо очевидной причины
В крайних случаях неправильная работа предсердий переходит на желудочки, что способствует развитию фибрилляции желудочков. Это критическое состояние, которое может быть устранено лишь реанимационными мероприятиями.

Лечение
Существуют различные стратегии терапии пароксизмальной ФП, которые включают:
- Медикаментозный контроль скорости сердечных сокращений . Это наиболее распространенное лечение ПФП. Его цель - снизить частоту сердечных сокращений до 60-80 ударов в минуту в состоянии покоя, а также регулировать электрические импульсы, распространяемые по сердцу.
- Антикоагулянтная терапия . Врачи могут назначать антикоагулянты, чтобы предотвратить свертываемость крови в полостях сердца, что, в свою очередь, уменьшает вероятность развития инсульта.
- Электрическая кардиоверсия . Эта терапии основана на использовании слабого электрического тока для восстановления работы сердца до естественного ритма. В целом лечение нацелено на достижение той же цели, что и контроль за ритмом сердца. Он чаще используется в тех случаях, когда испытывается пароксизмальная ФП более 48 часов.
Врачи часто применяют антикоагулянты вместе с электрической кардиоверсией, что позволяет уменьшить риск развития инсульта во время процесса восстановления ритма.
Другая процедура лечения ФП, называемая катетерной аблацией , включает прижигание области сердца, которая генерирует внеочередные импульсы, нарушающие сердечный ритм.
Во время этой процедуры врач вводит тонкие провода, называемые катетерами, в вену на шее человека или в паху. Эти провода затем направляются к сердцу, где определяется патологический участок, и затем подачей электрического импульса разрушают проблемную область.
Больному, проходящему этот вид лечения, обычно вводится местный анестетик в область, где введены провода. Во время процедуры человек обычно бодрствует, но некоторые люди могут уснуть. Большинство пациентов возвращаются домой в тот же день, хотя при необходимости больной остается на некоторое время в лечебном учреждении.
Из-за повышенного риска осложнений, возникающих во время операции, врачи чаще всего рекомендуют лечение пароксизмальной ФП медикаментозными препаратами.
Изменение образа жизни
Отказ от курения и отказ от чрезмерного употребления алкоголя поможет снизить вероятность развития повторного приступа пароксизмальной ФП. Также рекомендуется есть здоровую и сбалансированную пищу и при наличии лишних килограммов сделать все возможное, чтобы похудеть.
Избежание стресса, насколько это возможно, также является хорошим способом уменьшения шансов на развитие ФП. Длительное или внезапное напряжение может способствовать развитию приступа ФП, поэтому ограничение эмоционального напряжения и практические упражнения для снятия стресса, такие как йога, могут помочь в улучшении общего самочувствия.
Жизнь с пароксизмальной ФП
Большинство людей с пароксизмальной ФП живут нормальной и полноценной жизнью, не исключая тех, кто нуждается в лечении. Жизнь с пароксизмальной ФП связана с контролем факторов риска, и провоцирующих причин воздействия.
Особенно хорошо помогает выработка с помощью врача долгосрочного плана по управлению сердечным ритмом.
Нормальная ежедневная работа не должна существенно нарушаться даже периодическим возникновением пароксизмальной ФП. Все же иногда возникают ситуации, как вот вопрос о вождении, которые должны быть дополнительно оговорены с лечащим врачом.
Часто задаваемые вопросы больных на пароксизмальную ФП
- Можно ли заниматься сексом, если есть ФП?
Люди должны иметь возможность пользоваться всеми своими повседневными возможностями. В то время как продолжительная нагрузка может быть связана с обострением пароксизмальной ФП, умеренное напряжение вполне допустимо. Поэтому этот вопрос нужно обсудить со своим врачом, который, зная конкретную ситуацию больного, сможет посоветовать допустимый уровень нагрузки на сердце.
В большинстве случаев регулярная сексуальная активность может быть полезной для сердца, дополнительно помогая снять стресс.
- Можно ли водить машину?
Подобное допускается, но иногда пароксизмальная ФП может вызывать головокружение или понижение концентрации внимания, поэтому всегда нужно сначала обратиться к врачу, который осведомлен с индивидуальными особенностями больного.
Если во время езды на машине приходится испытывать симптомы ФП, нужно как можно быстрее припарковаться или перейти в безопасную зону на дороге.
- Возможно ли по-прежнему употреблять алкоголь и кофеин?
Умеренное употребление алкоголя допустимо, но, как правило, на малом сложно остановиться, поэтому чтобы избежать употребления чрезмерного количества алкоголя лучше от него вовсе отказаться. Рекомендуется, чтобы люди стремились иметь по крайней мере 2-3 дня в неделю полностью свободных от употребления алкоголя.
- Можно ли путешествовать?
Если пароксизмальная ФП хорошо поддается лечению и находится в стабильном состоянии, нет причин, по которым не разрешается путешествовать или совершать перелеты. Однако перед каждой поездкой нужно проверять у врача свое состояние, так как экстремальный переход температур и большая высота могут вызвать проблемы. Перед путешествием нужно обязательно убедиться, что имеется достаточно лекарств на весь период совершаемой поездки.
- Как пароксизмальная ФП может изменяется со временем?
Если симптомы продолжаются более недели, состояние характеризуется как постоянная ФП. Лечение такого вида нарушения ритма крайне проблематично, поскольку сердечная деятельность может не восстановиться.
Видео Фибрилляция предсердий: Причины, Диагностика, Лечение (рекомендации ESC 2016)
Источники
1. January CT, Wann LS, Alpert JS, et al. 2014 AHA/ACC/HRS guideline for the management of patients with atrial fibrillation: a report of the American College of Cardiology/American Heart Association Task Force on Practice Guidelines and the Heart Rhythm Society. J Am Coll Cardiol 2014; 64:e1.
2. Dewland TA, Vittinghoff E, Mandyam MC, et al. Atrial ectopy as a predictor of incident atrial fibrillation: a cohort study. Ann Intern Med 2013; 159:721.
3. Lin WS, Tai CT, Hsieh MH, et al. Catheter ablation of paroxysmal atrial fibrillation initiated by non-pulmonary vein ectopy. Circulation 2003; 107:3176.
Когда человек волнуется или испытывает физические нагрузки, частота сердечных сокращений увеличивается, и это является нормой. Но бывает и другая ситуация – сбои ритма происходят в хаотичном порядке без какой-либо причины. Так могут проявляться различные заболевания, которые несут в себе опасность. Одним из них является пароксизмальная форма фибрилляции предсердий. Коварность состоит в том, что в организме нарушается ток крови, функционируют не все камеры сердца – приступ может закончиться и самостоятельно, а может привести к летальному исходу.
Любая разновидность мерцательной аритмии представляет собой хаотичные и беспорядочные сокращения сердца. В норме ЧСС должна составлять около 60-80 ударов в минуту, во время заболевания ритм увеличивается до 400-600 ударов. При этом импульсы воздействуют не на все мышечные волокна, из-за чего и нарушается работа сердечных камер. Существуют две разновидности болезни: постоянная и переменная.
Пароксизмальная форма фибрилляции предсердий – наиболее распространенный тип патологии, который характеризуется переменным характером. Приступы продолжаются не постоянно, длятся от нескольких секунд до недели, если же по истечению этого времени болезнь не отступила, значит, пациент имеет дело уже с постоянной или хронической формой.
Опасность заболевания состоит в нарушении тока крови, увеличивается риск образования тромбов, у человека может случиться ишемический инсульт.
МКБ 10 (Международный классификатор болезней) определяет для патологии код I48.0, аналогичный и для других форм этого заболевания.
Дело в том, что пароксизмальная мерцательная аритмия – это начальная стадия патологии. Если ее не лечить, игнорировать редкие приступы, которые проходят самостоятельно, велика вероятность стойкого рецидива – болезнь перейдет в хроническую форму. Помните, что чем дольше длится приступ, тем большую опасность это несет – не только сердце, но и весь организм не дополучает кислород и питательные вещества. Клетки начинают отмирать, в скором времени появятся тяжкие осложнения.
Классификация патологии
По мнению врачей, пароксизмальная фибрилляция предсердий может проявляться в двух формах:
- Мерцание – на снимках ЭКГ будут заметны частые сокращения, однако импульсы будут незначительными из-за того, что сокращаются не все волокна. Частота превышает 300 ударов в минуту;
- Трепетание – синусовый узел прекращает свою работу, предсердия сокращаются с частотой до 300 ударов в минуту.
Вне зависимости от формы, болезнь несет в себе опасность, так как в желудочки поступает недостаточное число импульсов. Соответственно, в самом пессимистичном случае это приведет к остановке сердца и смерти пациента.
Указанная классификация не учитывает периодичность приступов, так что встречается и еще один тип патологии – рецидивирующий. Так называется пароксизм фибрилляции предсердий, который повторяется во времени. Изначально приступы могут быть нечастыми, практически не тревожить человека, их продолжительность будет составлять лишь несколько секунд или минут. Со временем частота увеличится, что негативно повлияет на здоровье – желудочки будут испытывать голодание все чаще.
По каким причинам развивается пароксизм
В большинстве случаев развитию заболевания способствуют первичные нарушения в работе сердца. То есть пациенты, которым был поставлен диагноз пароксизм мерцательной аритмии, уже состояли на учете у кардиолога, так как у них имелись врожденные или приобретенные болезни.
В число наиболее распространенных причин входят:
- Воспалительные процессы, приведшие к отклонениям в работе сердечно сосудистой системы;
- Ишемические инсульты;
- Пороки сердца, которые вызвали увеличение размеров сердечных камер;
- Повышенное артериальное давление, поспособствовавшее увеличению веса сердца;
- Врожденная кардиомиопатия, передавшаяся по наследству.
Впрочем, вызвать пароксизм может не только болезнь, но и неправильный образ жизни пациента или другие причины. Например:
- Злоупотребление алкоголем и кофе;
- Не вылеченные инфекции или интоксикация организма;
- Недостаток магния и калия;
- Послеоперационное состояние;
- Нарушения в работе легких, приведшие к надавливанию на сердечную мышцу;
- Гормональные сбои в организме;
- Частые и интенсивные перегрузки, недосыпание, депрессия, жесткая диета и истощение организма;
- Частое употребление энергетиков, гликозидов и других веществ, которые оказывают влияние на уровень выброса адреналина и работу сердца.
Иногда точно определить причину заболевания невозможно, в особенности трудно выявить первоисточник у молодых людей или подростков.
Вызвать патологию может ИБС, врожденные или приобретенные нарушения, а также другие несердечные факторы. Очень важно выявить причину и устранить ее, так как без этого говорить об успешном лечении невозможно.
Как проявляется заболевание?

Пароксизмальная форма мерцательной аритмии может протекать без симптомов для человека, либо они будут практически незаметны, так что пациент не предаст нарушениям значения. Тяжесть проявлений зависит еще и от того, насколько часто сокращаются предсердия, а импульсы поступают в сердце. Традиционно отмечаются такие симптомы:
- Учащается сердцебиение без видимых на то причин;
- Заметны перебои в работе сердца – частота сокращений непостоянна;
- Пульс неравномерный, что можно заметить при простом прощупывании в домашних условиях;
- Появляется одышка даже при минимальной нагрузке или без таковой;
- Человеку не хватает воздуха, он не может вздохнуть полной грудью, особенно в горизонтальном положении;
- Болевые ощущения в области сердца;
- Слабость, общий упадок сил и головокружение, возможна даже потеря сознания;
- Повышенная потливость;
- Чувство беспричинного страха.
На самом деле такие признаки могут свидетельствовать о массе других нарушений в работе сердца, поэтому определить дома, что у человека действительно пароксизма фибрилляции предсердий, невозможно. Это должен делать только кардиолог на основе диагностических процедур.
Как ставится диагноз?

Для определения диагноза требуется изначально осмотр у терапевта, затем – у кардиолога. На приеме применяется несколько способов:
- Опрос и визуальный осмотр – врач прослушивает пульс, выявляет симптомы и признаки, может поставить предварительный диагноз;
- Рентгенография – позволяет выявить вероятное увеличение камер сердца;
- Электрокардиограмма – наиболее точный и часто используемый метод диагностики. На ЭКГ можно видеть отсутствие больших зубцов, различную высоту волн и хаотичность сокращений мышцы;
- УЗИ – метод, благодаря которому врачи определяют не столько саму патологию, сколько причины ее спровоцировавшие;
- Чреспищеводное УЗИ – этот способ позволяет определить наличие или отсутствие тромбов, что особенно важно при назначении терапии.
Если пациент предполагает, какие причины могли спровоцировать болезнь, к примеру, прием кофе или врожденные нарушения, об этом нужно сообщить специалисту.
Современная медицина позволяет быстро и точно поставить диагноз больному. Если не откладывать визит к кардиологу, удастся выявить нарушения уже на ранних стадиях, что значительно облегчит лечение, избавит от осложнений. К примеру, от шока, отека легких, остановки сердца или инфаркта миокарда.
Как проводится лечение пароксизма?
Пароксизмальная мерцательная аритмия – не приговор, лечение проводится весьма успешно вне зависимости от формы, частоты сердечных сокращений и продолжительности приступа. Существует несколько методов, которые позволяют нормализовать работу сердца.
Консервативный метод

Классический и популярный способ лечения – прием медикаментов, назначаемых врачом. Пациент принимает лекарство, регулярно посещает специалиста для прохождения диагностики, отмечает улучшение или ухудшение своего самочувствия. Тут очень важно наблюдение, чтобы болезнь не переросла в более опасные формы, не привела к тяжким осложнениям. Для лечения используют традиционные лекарства, как и для других форм мерцательной аритмии:
- Кордарон – выпускается в форме раствора и таблеток, снижает чувствительность симпатической нервной системы, обладает блокирующим эффектом, снижает давление и тормозит работу рецепторов сосудистой системы. Препарат не применяется при брадикардии, может вызвать нарушения памяти, ухудшение зрения, депрессию и усталость;
- Новоканимед – угнетает активность очагов возбуждения импульсов, снижает проводимость мышечных волокон, расширяет сосуды головного мозга. Выпускается в виде таблеток и раствора. Может вызывать анемию, нарушения в работе нервной системы и органов пищеварения;
- Дигоксин – сердечный гликозид с позитивным эффектом, уменьшающий потребность клеток сердца в кислороде. Он замедляет активность синоатриального узла, улучшает работу блуждающего нерва. Лекарство практически не вызывает несердечных побочных эффектов, за исключением головных болей и головокружения.
Медикаментозное восстановление синусового ритма без дополнительной терапии при длительности приступа свыше 2 суток чревато серьезными последствиями, включая инсульт и закупорку сосудов.
Указанные препараты или их аналоги подходят для купирования приступа и дальнейшего лечения, однако их прием должен проводиться только с разрешения специалистов. Самостоятельно принимать таблетки для регуляции ЧСС запрещено.
Электроимпульсные методы

Другой способ лечения заболевания – проведение импульсной терапии. Применяется такой метод в случае, если у пациента уже есть осложнения, либо прием медикаментов не дал должного результата. Процедура проводится по следующей схеме:
- Применяется общий наркоз;
- Накладываются электроды – один под ключицу, второй в область сердца;
- Определяется ЧСС, аппарат синхронизируется, чтобы импульсы соответствовали ударам;
- Выставляется нужная величина тока;
- Проводится разряд;
- Сердце перезапускается, возбуждается синусовый ритм.
И хотя описание метода пугает многих пациентов, напоминая реанимационное воздействие на главный орган, эффективность лечения стремится к 100% - практически все пациенты выздоравливают.
Хирургические методы
Если прием медикаментов и электроимпульсные методы не дали должного результата, либо болезнь имеет склонность к частому рецидиву, проводится хирургическое вмешательство – крайний и достаточно сложный способ. Заключается он в удалении патологических очагов лазером. Существует несколько разновидностей операции:
- Со вскрытием грудной клетки – традиционный способ, который применяется многими врачами на протяжении десятилетий. Требует длительного восстановительного периода;
- Без вскрытия грудной клетки – операция осуществляется через прокол, делается при наличии современного оборудования во всех кардиологических центрах. Наиболее прогрессивный и безопасный тип вмешательства;
- Установка кардиовертера – аппарат работает не постоянно, а включается лишь при сбоях в работе сердца. Такая операция достаточно дорогостоящая, цены начинаются от 2 тысяч долларов.
Лечение хирургическим способом применяют только в том случае, если другие методы оказались бессильны, либо болезнь прогрессирует, провоцирует развитие осложнений на другие органы.
Пароксизмальная форма фибрилляции предсердий – опасная патология, которая может привести к тяжелым последствиям. Благо сегодня эта болезнь быстро диагностируется и успешно лечится, но коварство состоит еще и в том, что для пациента нарушения могут протекать и без симптомов. То есть, патология развивается, а своевременное лечение не назначается, так что стоит регулярно посещать врача и делать ЭКГ, чтобы заметить отклонения на ранних стадиях.
Пароксизмальная аритмия
Каждый человек в своей жизни не раз ощущал, что его сердце начинает биться гораздо чаще, при этом отнюдь не всегда учащенное сердцебиение является результатом обыкновенных нервных переживаний или следствием утомления. В ряде случаев хаотичное сокращение «внутреннего двигателя» свидетельствует о приступе пароксизмальной мерцательной аритмии, которую по-другому называют фибрилляцией предсердий. Если взглянуть на сердце в подобном состоянии, то можно увидеть, что орган перевозбужден и периодически подергивается, при этом группы мышечных волокон сокращаются не синхронно. Средняя частота ударов в минуту может варьироваться от 350 до 600, при этом на нормализацию синусового ритма уходит от пары минут до нескольких дней.
ВАЖНО! Если пароксизмальная мерцательная аритмия продолжается больше 2 суток, значительно увеличивается риск образования тромбов, развития хронической недостаточности крови в организме, а также опасность ишемического инсульта.
Как свидетельствуют статические данные медицинских учреждений по всему миру, пароксизмальная форма мерцательной аритмии в почти трети случаев становится причиной госпитализации. Разумеется, больше всего повреждены опасности люди пожилого возраста, однако растет и число пациентов, чей возраст от 30 до 50 лет. Учитывая распространенность заболевания, любому, кто заботливо относится к собственному здоровью и самочувствию близких людей, будет полезно узнать о проявлениях, симптомах и существующих методиках лечения пароксизмальной мерцательной аритмии. В нашей статье мы постараемся охватить наиболее важные аспекты, касающиеся ПМА.
Классификация пароксизмальной мерцательной аритмии
В первую очередь, следует отметить, что пароксизмальная (преходящая) форма мерцательной аритмии отличается от других типов нарушения сердечного ритма длительностью приступа, которая не превышает 7 дней. Если фибрилляция предсердий продолжается более продолжительный период, то речь идет о хронической форме, впрочем, в подавляющем большинстве случаев восстановление нормального сердцебиения происходит в течение суток.
ВНИМАНИЕ! Людям с диагнозом пароксизмальная мерцательная аритмия лечение важно назначать безотлагательно, поскольку данная форма заболевания может иметь рецидивирующий характер.
Пароксизмальная мерцательная аритмия
При пароксизме процесс нагнетания крови внутрь желудочков не производится, а сокращения предсердий происходят нерегулярно и с недостаточной интенсивностью. Из-за неполного заполнения диастолы желудочков выброс крови в аорту осуществляется нерегулярно, вызывая сбой в работе всей мышцы и увеличение числа сокращений. Есть несколько критерий, по которым можно классифицировать ПМА:
- в зависимости от интенсивности работы желудочков – выделяют техисистолическую (свыше 90 сокращений в минуту), нормосистолическую (60-90 сокращений) и брадисистолическую (менее шестидесяти сокращений) формы;
- по количеству приступов – бывают единичные и повторяющиеся случаи подобных сердечных нарушений;
- по количеству сокращений предсердий – если частота не более 200 в минуту, то это трепетания, тогда как при интенсивности сокращений свыше 300 в минуту фиксируется непосредственно мерцание.
Что может вызвать пароксизмальную аритмию и как определить начало приступа?
Как правило, пациенты, которым ставится диагноз пароксизмальная форма мерцательной аритмии и назначается соответствующее лечение, уже имеют определенные проблемы в функционировании сердечнососудистой системы, а именно:
- разнообразные функциональные нарушения, вызванные воспалительными процессами;
- ишемия сердца;
- врожденные патологии и приобретенные пороки, вызывавшие увеличение размеров сердечных камер;
- хроническая гипертония, из-за которой увеличивается вес миокарда;
- гипертрофическая и дилатационная кардиомиопатия, получения по наследству.
Наряду с этими причинами, вызывающими фибрилляцию предсердий, ученые установили ряд так называемых внесердечных факторов, которые при определенных обстоятельствах могут спровоцировать пароксизмальную мерцательную аритмию:
- чрезмерный прием алкоголя;
- дефицит магния и калия;
- компенсаторные изменения сердечной мышцы, вызванные болезнью легких;
- серьезные инфекции;
- чрезмерное и регулярное употребление адреномиметиков и сердечных гликозидов;
- хроническое нервное напряжение, депрессия, истощение;
- проблемы с гормональным фоном;
- ухудшение здоровья в результате хирургических операций.
ИНТЕРЕСНО! В редких случаях окончательную причину выявить не удается, причем зачастую это характерно для приступов ПМА у подростков и молодежи.
Что касается симптомов, то они практически идентичны для всех форм приступов, в частности, вы можете ощущать резкое увеличение частоты ударов сердца, нехватку воздуха (особенно в горизонтальном положении), болезненные ощущения в груди, страх, одышку при отсутствии особой физической нагрузки, а также слабость в сочетании с головокружением. При появлении вышеуказанных признаков необходимо без промедления вызвать скорую помощь или хотя бы не оставаться в одиночестве, так как в случае серьезного повышения частоты сердцебиения человек может потерять сознание.
Терапия при фибрилляции предсердий
В случае, когда выявлена пароксизмальная форма мерцательной аритмии, лечение может предполагать применение различных методик, начиная от приема медикаментов, заканчивая оперативным вмешательством.
ВАЖНО! Ключевым параметром при назначении лечения является давность приступа, в частности, если он продолжается более 48 часов, то основная задача – контролировать интенсивность желудочковых сокращений, а только потом заниматься восстановлением синусового ритма.
Среди лекарственных препаратов наиболее эффективными считаются кордарон, дигоксин и новокаинамид, каждый из которых имеет свои особенности, при этом все они вводятся внутривенным способом и очень медленно, иначе могут привести к ухудшению состояния больного. Проведение электроимпульсной терапии допускается в случае появления осложнений либо несостоятельности медикаментозного лечения – у пациента (если он в сознании) врачи обязательно спрашивают согласие на проведение процедуры. Наиболее радикальным способом восстановления функционирования сердечной мышцы является хирургическая операция, которую, как правило, назначают для больных с рецидивирующей формой ПМА.
Пароксизмальная форма фибрилляции предсердий (ПФФП): диагностика, этиология, патогенез, минимальное обследование
Вступление.
Лечение аритмий сердца относится к проблемным вопросам кардиологии из-за отсутствия единого подхода к лечению нарушений ритма сердца. а также проявлению проаритмогенного действия у самих антиаритмических препаратов / ААП / — в среднем до 10% случаев. Не все виды аритмий требуют экстренной терапии, в тоже время необходимо своевременно переходить от консервативных методов лечения к хирургическим. В возрасте старше 60 лет ФП наблюдается у 5% населения, среди лиц старше 75 лет — у 14%. ФП занимает второе. после экстрасистолий, место по распространенности среди аритмий. В Северной Америке зарегистрировано 2,2 млн. больных ФП, в Европе-4,5 млн. Только в Германии ею страдают почти 1 млн. человек. Затраты на лечение больных ФП в странах Евросоюза составляют 13,5 млрд евро в год (ACC/AHA/ESC) .
ФП больной может не ощущать или ощущать как сердцебиение. Пульс беспорядочно аритмичен. Звучность тонов изменчива. Наполнение пульса также изменчиво и часть сокращений сердца, особенно после коротких диастолических пауз, не дает пульсовой волны. В этих условиях истинная частота сердечных сокращений может быть определена только аускультативно по сердечным тонам, тогда как частота, определяемая при пальпации пульса, оказывается меньше (дефицит пульса). Физическая нагрузка увеличивает частоту желудочковых сокращений и их нерегулярность. Такая симптоматика позволяет заподозрить ФП. Длительно существующая ФП может привести к некоторому растяжению предсердий, выявляемому при рентгенологическом или эхокардиографическом исследованиях.
На ЭКГ зубец Р отсутствует, диастола заполнена беспорядочными по конфигурации и ритму мелкими волнами, которые более заметны в отведении V1. Их частота составляет 300 - 600 в минуту (обычно ее не подсчитывают). Желудочковые комплексы следуют в неправильном ритме, обычно они не деформированы. При очень частом желудочковом ритме (более 150 ударов в минуту) возможна блокада ножки ПГ. обычно правой, предсердно-желудочкового пучка. Под влиянием лечения, а также при наличии наряду с ФП нарушения предсердножелудочковой проводимости. частота желудочкового ритма может быть меньше. При частоте менее 60 ударов в минуту говорят о брадисистолической форме ФП. Изредка встречается сочетание ФП с полной предсердно-желудочковой блокадой. При этом желудочковый ритм редкий и правильный. У лиц с ПФФП при записи ЭКГ вне пароксизма, особенно вскоре после него, часто выявляют более или менее выраженную деформацию зубца Р.
Этиология ПФФП.
ФП-частое осложнение митральных пороков сердца, атеросклеротического кардиосклероза, КМП. Острые (обратимые) причины ФП. хирургическое вмешательство (особенно на сердце или органах грудной клетки), поражение электротоком, острый инфаркт миокарда, миокардит, острое легочное заболевание, ТЭЛА. ФП наблюдается также при инфильтративном поражении миокарда в рамках амилоидоза, гемохроматоза, а также при опухолях сердца. При недавно обнаруженной ФП необходимо исключить тиреотоксикоз или другую дисфункцию щитовидной железы. Обсуждаются также и другие причины - пролапс митрального клапана с митральной регургитацией, кальцификация митрального кольца и идиопатическое расширение правого предсердия. У некоторых пациентов, особенно молодого возраста, ФП может быть связана с наличием другой пароксизмальной наджелудочковой тахикардии, особенно часто при наличии синдрома преждевременного возбуждения желудочков (СПВЖ). Успешное лечение лежащего в основе заболевания может устранить ФП. Еще одним фактором риска, который стимулирует развитие аритмии, является употребление алкоголя. Известен так называемый синдром «праздника сердца» (Holiday-heart-Syndroms), который характеризуется появлением нарушений сердечного ритма у пьющих людей без подтвержденной кардиомиопатии после массированного потребления алкоголя, например, по различным поводам в конце недели
В редких случаях встречается нейрогенная ФП. вызванная вагусными. либо симпатическими влияниями. Выявление такого механизма начала ФП позволяет клиницисту выбрать фармакологический агент, способный с большей вероятностью предотвратить возобновление аритмии. Стало известно, что мутации в хромосоме 10 (g22-24), а также генетический полиморфизм альфа- и бета-адренорецепторов приводят к возникновению семейных случаев мерцательной аритмии. Впервые это было доказано P. Brugada и соавт.(1997), описавшими три семьи. У 21 из 49 родственников наблюдалась ФП. двое из них умерли в возрасте 2 и 46 лет от острого нарушения мозгового кровообращения. Таким образом, исходя из результатов вышеприведенных исследований, можно утверждать, что ФП может иметь генетическую предрасположенность.
В 30% случаев ФП возникает без предшествующей патологии сердца.
Патогенез ПФФП.
1.Возникновение в предсердиях множественных очагов эктопического автоматизма.
2.Нарушение функции синусового узла.
3.Существование дополнительных путей проведения /синдром ВПВ /.
4.Гипертрофия и перегрузка ЛП.
Таблица 1. Анатомические и электрофизиологические факторы, способствующие началу и/или поддержанию ФП
В связи с этим у больных ИБС выделяют три варианта изменений миокарда предсердий.
1.Гемодинамический-перегрузка ЛП или обоих предсердий.
2.Аритмический-нарушение автоматизма,проводимости,возбудимости.
3.Ишемический.
От этого зависит тактика лечения ФП.
Классификация ПФФП
Группа 1 — включает первый приступ как спонтанно завершившийся, так и потребовавший фармакологической или электрической кардиоверсии.
Группа 2 - повторные ФП у нелеченных пациентов;
включает 3 подгруппы:
— бессимптомные приступы, выявляемые случайно при ЭКГ-исследовании или суточном мониторировании сердечного ритма;
— редкие, возникающие не чаще 1 раза в 3 мес;
— частые - более 1 приступа каждые 3 мес.
Группа 3- включает повторные приступы ФП у пациентов, развивающиеся несмотря на прием антиаритмических препаратов с целью предотвращения приступов (в частности, блокаторов Na- и К-каналов); состоит из трех подгрупп:
— бессимптомная,
— в среднем менее 3 приступов за 3 мес,
— в среднем более 3 приступов за 3 мес.
Диагностическое обследование (минимальное) пациента с ПФФП
1. Анамнез и физикальное исследование
1.1. Выявление присутствия и типа симптоматики
1.2. Определение клинического типа ФП: пароксизмальная, хроническая или недавно возникшая
1.3. Определение времени первого приступа
1.4. Определение частоты, длительности, провоцирующих факторов, типа купирования аритмии
1.5. Выявление заболевания сердца и других возможных причин ФП
2. Электрокардиограмма (ЭКГ)
2.1. Гипертрофия левого желудочка
2.2. Длительность и форма Р-зубца при синусовом ритме
2.3. Выявление изменений реполяризации, блокад, признаков перенесенного инфаркта миокарда и других аномалий
2.4. Наличие синдромов преждевременного возбуждения желудочков, слабости синусового узла, ранней реполяризации и длинного интервала QT
3. Эхокардиография (ЭхоКГ)
3.1. Выявление патологии сердца
3.2. Размеры левого предсердия и других камер сердца
3.3. Состояние клапанного аппарата сердца, оценка степени регургитации
3.4. Степень гипертрофии левого желудочка
3.5. Оценка показателей сократительной функции левого желудочка
3.6 Изучение состояния перикарда
3.7. Диагностика внутриполостных тромбов (возможна только при чреспищеводной ЭхоКГ).
4. Определение функции щитовидной железы
Лечение мерцательной аритмии
При лечении пациентов с мерцанием и трепетанием предсердий на догоспитальном этапе должна быть оценена целесообразность восстановления синусового ритма. Абсолютным показанием к восстановлению синусового ритма при развитии пароксизма МА является развитие отека легких или аритмогенного шока. В этом случае на догоспитальном этапе должна быть проведена экстренная кардиоверсия.
Противопоказаниями к восстановлению синусового ритма на догоспитальном этапе можно считать:
- длительность пароксизма мерцания предсердий более двух дней;
- доказанную дилатацию левого предсердия (передне-задний размер 4,5 см, по данным ЭхоКГ);
- наличие тромбов в предсердиях или тромбоэмболические осложнения в анамнезе;
- развитие пароксизма на фоне острого коронарного синдрома (при наличии стабильной гемодинамики);
- развитие пароксизма на фоне выраженных электролитных нарушений;
- декомпенсацию тиреотоксикоза;
- выраженные хронические расстройства гемодинамики и некоторые другие.
В таких случаях лечение должно быть направлено на стабилизацию гемодинамики, профилактику тромбоэмболий и контроль частоты сердечных сокращений в целях поддержания ее в пределах 60-90 уд./мин.
Средством выбора для контроля частоты сердечного ритма являются сердечные гликозиды, в частности дигоксин. Дальнейшая тактика определяется в стационаре. Постоянная нормосистолическая форма МА без признаков сердечной недостаточности вообще не нуждается в антиаритмической терапии .
Известно, что 50-60 % недавно развившихся (менее 48 часов) пароксизмов ФП прекращаются самостоятельно. S. Ogawa и соавт. в ходе исследования J-RHYTHM выяснили, что такие параметры, как смертность и количество осложнений при купировании пароксизмов мерцания предсердий, не зависят от выбранной тактики лечения (урежения частоты сердечных сокращений или восстановления синусового ритма). Похожие результаты получили в своем исследовании и S.H. Hohnloser и соавт. .
Приступая к характеристике методов лекарственного лечения пароксизмов ФП, мы считаем нужным подчеркнуть, что пока еще не синтезирован антиаритмический препарат, способный устранить пароксизм мерцания предсердий у каждого больного. Врач должен располагать набором различных эффективных средств, чтобы иметь возможность производить адекватную замену одного препарата другим. Обычно лечение пароксизма ФП начинают с внутривенного вливания раствора калия хлорида, чаще вместе с дигоксином. Калий хлорид сам по себе нередко устраняет пароксизмы ФП после 3-5 вливаний. Кроме того, повышение плазменной концентрации калия на 0,5-1,5 мкм/л создает благоприятный фон для последующего действия других антиаритмических препаратов.
В случае неудачи с применением сердечного гликозида и хлорида калия или при наличии противопоказаний к применению сердечных гликозидов прибегают к введению прокаинамида. При необходимости это можно сделать и раньше, например после 1-2 вливаний раствора хлорида калия. По наблюдениям различных авторов, результаты лечения ФП прокаинамидом заметно улучшаются, если его вводят больным через 20-30 минут после внутривенного вливания раствора хлорида калия и сердечного гликозида. Таким способом синусовый ритм был восстановлен у 65 % больных, не отреагировавших на догоспитальном этапе на достаточно большую дозу прокаинамида (до 15 мл 10 %-ного раствора), введенного внутривенно .
Эффективными антиаритмическими средствами, которые рекомендуются для клинического использования с целью конверсии ФП предсердий, являются препараты IС-класса пропафенон и флекаинид. Они эффективны при внутривенном и пероральном применении. Синусовый ритм у больных с ФП восстанавливается через 2-6 часов после их перорального применения. По данным плацебо-контролируемого исследования Ю.А. Бунина и соавт. , эффективность пропафенона при ФП (однократном пероральном приеме в дозе 600 мг, наблюдение - 8 часов) составляет около 80 %. Однако в нескольких рандомизированных контролируемых исследованиях подчеркиваются не очень большие возможности внутривенно введенного пропафенона в конверсии трепетания предсердий (не более 40 %). Наши наблюдения также указывают на довольно низкую эффективность пропафенона и при пероральном купировании трепетания предсердий.
Применение антиаритмиков IС-класса противопоказано пациентам с острой ишемией миокарда (нестабильной стенокардией, инфарктом миокарда). Мета-анализ показал, что антиаритмики классов IС, IА и III класса имеют примерно одинаковую эффективность при купировании ФП. При этом не было обнаружено доказательств какого-либо влияния данных препаратов на выживаемость и качество жизни пациентов .
Если пароксизму ФП предшествует учащение синусового ритма, если пароксизм возникает в дневное время под влиянием стрессорных воздействий, физического или эмоционального напряжения, надо полагать, что в основе такого пароксизма лежит гиперсимпатикотонический механизм. Верапамил, дилтиазем и β-адреноблокаторы являются препаратами первой линии для экстренного внутривенного урежения частоты сердечных сокращений, т. к. эти антиаритмики высокоэффективны и быстро (в течение 5-10 минут) проявляют свое действие. При внутривенном введении дигоксина устойчивое замедление частоты желудочкового ритма достигается существенно позже (через 2-4 часа). Для больных с высоким риском системной эмболии (фибрилляция/трепетание предсердий продолжительностью более 2 суток) в целях уменьшения частоты сердечных сокращений резервным препаратом является амиодарон, после применения которого возможно восстановление синусового ритма и, следовательно, появление “нормализационных” тромбоэмболий .
В ряде международных рекомендаций отмечается, что купирование пароксизма фибрилляции/трепетания у пациентов с сердечной недостаточностью или фракцией выброса левого желудочка менее 40 % надо проводить амиодароном. Другие антиаритмики должны использоваться с осторожностью или не применяться из-за довольно высокого риска развития аритмогенных эффектов и отрицательного влияния на гемодинамику. Мета-анализ результатов плацебо-контролируемых исследований кардиоверсии ФП амиодароном показал позднее купирование им пароксизмов аритмии: достоверное различие в эффективности между амиодароном и плацебо отмечено не ранее чем через 6- часов после их внутривенного применения. С учетом этого после внутривенного введения “нагрузочной” дозы амиодарона затем целесообразно продолжить его внутривенную инфузию в течение 6-2 часов.
В исследовании Р.Д. Курбанова и соавт. обнаружено, что курсовое лечение насыщающей дозой амиодарона способствует восстановлению синусового ритма у 30 % больных дилатационной кардиомиопатией, осложненной ФП. При этом длительное лечение амиодароном способствует сохранению синусового ритма в ближайшие 6 месяцев и компенсирует сердечную недостаточность. Проведенный метаанализ также показал, что лечение амиодароном облегчает процедуру восстановления синусового ритма и положительно влияет на выживаемость пациентов .
В исследовании С.А. Филенко обнаружено, что у больных ишемической болезнью сердца пароксизмальная форма ФП протекает по симпатическому и смешанному типам. При исследовании препаратов, обладающих противорецидивным действием на пароксизмы мерцания, показано, что наиболее эффективным является амиодарон, а у больных пароксизмальной ФП симпатического типа также оказался эффективным метопролол.
С.А. Старичков и соавт. исследовали больных артериальной гипертензией (АГ), cтрадающих ФП. Анализ результатов показал, что применение комбинации амиодарона и метопролола при АГ позволяет снижать дозы применяемых антиаритмических препаратов и способствует не только более эффективному контролю уровня артериального давления, но и предупреждению пароксизмов ФП у 71 % пациентов. Применение β-адреноблокаторов как в виде монотерапии, так и в сочетании с амиодароном приводит к нормализациипоказателей вариабельности ритма сердца, положительно влияет на процессы ремоделирования миокарда различных камер сердца.
Известно, что блокада рецепторов ангиотензина II первого типа кроме снижения артериального давления может приводить к уменьшению ремоделирования и гипертрофии миокарда, нормализации электролитного баланса, оказывает косвенное антиишемическое и антиадренергическое действия . В исследовании Ю.Г. Шварц и соавт. лечение лозартаном пациентов с сочетанием пароксизмов ФП и АГ сопровождалось достоверным уменьшением частоты пароксизмов аритмии в отличие от больных, леченных нифедипином и атенололом. Авторы считают, что вероятным механизмом положительного влияния лозартана на течение пароксизмов ФП является непосредственное действие на миокард. Еще J. Mayet предполагал, что регресс гипертрофии левого желудочка связан с антиаритмическим эффектом антигипертензивной терапии.
Одним из многообещающих направлений лечения аритмий является использование омега-3-полиненасыщенных жирных кислот (ω-3-ПНЖК). В 2005 г. были опубликованы данные исследования, доказывающие, что потребление жирных сортов рыбы, богатых длинноцепочечными ω-3-ПНЖК, может снижать риск ФП . Авторы объясняли такой антиаритмический эффект ω-3-ПНЖК снижением артериального давления и улучшением диастолической функции левого желудочка.
И.В. Антонченко и соавт. обнаружили, что одним из возможных механизмов протекторного эффекта ω-3-ПНЖК у пациентов с пароксизмальной формой ФП является обратное электрическое ремоделирование миокарда предсердий. Добавление к купирующей терапии ω-3-ПНЖК уменьшает число эпизодов ФП и время их купирования. Однако электрофизиологические эффекты применения ω-3-ПНЖК в дозе 1 г/сут возникают не ранее 20-го дня приема.
Тактика лечения пароксизмов трепетания предсердий в значительной мере зависит от степени выраженности гемодинамических расстройств и самочувствия больного. Данная аритмия нередко не вызывает резких нарушений гемодинамики и мало ощущается пациентом даже при значительной тахисистолии желудочков. К тому же такие пароксизмы обычно трудно купируются внутривенным введением антиаритмиков, которые могут даже вызывать ухудшение состояния больного. Поэтому в этих случаях экстренной терапии, как правило, не требуется.
Говоря о медикаментозном лечении данной аритмии, следует иметь в виду, что, по данным авторов концепции “Сицилианского гамбита” , пароксизмы трепетания предсердий I типа лучше купируются препаратами класса IA (хинидином, прокаинамидом, дизопирамидом). Однако при использовании препаратов этого класса имеется риск парадоксального учащения ритма желудочков, поэтому лучше в первую очередь применять верапамил или β-адреноблокаторы. Пароксизмы трепетания предсердий II типа лучше купируются препаратами I3-го класса, в частности амиодароном. Отечественные авторы отмечают высокую эффективность нибентана при купировании пароксизмов фибрилляции и особенно трепетания предсердии .
В настоящее время доказано, что психические нарушения ухудшают течение аритмий, в частности ФП, за счет усложнения клинических проявлений, снижения качества жизни. Есть также мнение, что пациенты с депрессивными расстройствами имеют нарушение вегетативной регуляции ритма сердца (снижение парасимпатического и повышение симпатического тонуса), что увеличивает риск возникновения ФП.
В исследовании Б.А. Татарского и соавт. добавление Афобазола сопровождалось выраженным анксиолитическим эффектом без резкой седации, эффективной коррекцией вегетативных нарушений, отсутствием лекарственной зависимости и синдрома отмены. Было выявлено, что лечение Афобазолом пациентов с пароксизмальной формой ФП без выраженных структурных изменений сердца сопровождалось уменьшением частоты пароксизмов, длительности эпизодов аритмии, более легкой переносимостью; имелась тенденция к трансформации в бессимптомную форму.
Эффективность нибентана в купировании пароксизмальных фибрилляций и трепетания предсердий составляет более 80 % . Нибентан и ибутилид должны применяться только в специализированных отделениях под ЭКГ-контролем (противопоказаны пациентам с сердечной недостаточностью, удлиненным интервалом QT и при синдроме слабости синусового узла).
У больных синдромом Вольфа- Паркинсона-Уайта частота сокращений желудочков во время фибрилляции/ трепетания, как правило, бывает более высокой, чем у пациентов без синдрома предвозбуждения желудочков, и достигает 220-250 ударов в минуту и более, а на ЭКГ регистрируется тахикардия с неправильным ритмом и широкими комплексами QRS. Использование верапамила, дилтиазема, сердечных гликозидов противопоказано при синдроме Вольфа- Паркинсона-Уайта, т. к. уменьшая рефрактерность пучка Кента, они могут увеличивать частоту сердечных сокращений и даже вызывать фибрилляцию желудочков. Фибрилляцию/трепетание предсердий купируют препаратами, ухудшающими проведение по дополнительному пути предсердно-желудочкового проведения. Международные рекомендации по лечению больных ФП предлагают с этой целью применять в первую очередь внутривенное введение прокаинамида или ибу-тилида.
Заключение
В заключение необходимо подчеркнуть, что целью антиаритмической терапии, как и любой другой, является не только устранение и предупреждение пароксизмальных аритмий, но и улучшение жизненного прогноза, а также снижение смертности пациентов, а для этого очень важно не допустить негативного гемодинамического и проаритмического действия применяемых препаратов. Разработка “антиаритмических препаратов будущего” для обеспечения контроля синусового ритма должна основываться на сочетании эффективности и безопасности терапии. Препараты, имеющие улучшенные электрические, структурные и триггерные свойства, вероятно, позволят в будущем сократить смертность и число осложнений пациентов с фибрилляцией/трепетанием предсердий.
Волков Виктор Евгеньевич
E-mail: [email protected];
Доценко Юлия Владимировна - кандидат медицинских наук, научный сотрудник ФГУ РКНПК.
Один из самых распространенных видов наджелудочковых тахиаритмий - фибрилляция предсердий (ФП). Фибрилляцией называют быстрое нерегулярное сокращение предсердий, при этом частота их сокращений превышает 350 в минуту. Появление ФП характеризуется нерегулярным сокращением желудочков. На долю ФП приходится более 80 % всех пароксизмальных суправентрикулярных тахиаритмий. Фибрилляция предсердий возможна у пациентов всех возрастных категорий, однако у больных пожилого возраста распространенность синдрома увеличивается, что связано с учащением органической патологии сердца.
Хотя пароксизмальная фибрилляция предсердий сама по себе не опасна для жизни, она может иметь серьезные последствия. Поэтому раннее диагностирование и лечение данного нарушения имеет очень большое значение.
Причины развития пароксизмальной ФП и факторы риска
Сердечная патология
Острый инфаркт миокарда (нарушение проводимости и возбудимости миокарда).
Артериальная гипертензия (перегрузка ЛП и ЛЖ).
Хроническая сердечная недостаточность (нарушение структуры миокарда, сократительной функции и проводимости).
Кардиосклероз (замещение клеток миокарда соединительной тканью).
Миокардиты (нарушение структуры при воспалении миокарда).
Ревматические пороки с поражением клапанов.
Дисфункция синусового узла.
Внесердечная патология
Заболевания щитовидной железы с проявлениями тиреотоксикоза.
Наркотическая или иная интоксикация.
Передозировка препаратов наперстянки (сердечных гликозидов) при лечении сердечной недостаточности.
Острая алкогольная интоксикация или хронический алкоголизм.
Неконтролируемое лечение диуретиками.
Передозировка симпатомиметиков.
Гипокалиемия любого происхождения.
Стресс и психоэмоциональное перенапряжение.
Возрастные органические изменения. С возрастом структура миокарда предсердий претерпевает изменения. Развитие мелкоочагового кардиосклероза предсердий может стать причиной фибрилляции в пожилом возрасте.
Симптомы пароксизмальной ФП
К таким симптомам относятся:
Головокружение;
Слабость;
Ускорение сердцебиения;
Боль в груди.
Иногда симптомы отсутствуют. Тем не менее, врач сможет диагностировать данное нарушение с помощью физикального обследования или ЭКГ.
Осложнения
Пароксизмальная ФП может вызвать развитие осложнений. Инсульт и эмболии являются наиболее серьезными из них. Кровь внутри сердца может свертываться и образовывать тромбы. Эти сгустки могут поплыть по кровотоку, и попав в мозг вызвать инсульт. Тромбы также могут попасть в легкие, кишечник и другие чувствительные органы, блокируя поток крови и вызывая тромбоэмболию, которая приводит к отмиранию тканей, что крайне опасно для жизни.
Если ФП сохраняется в течение длительного периода времени без лечения, сердце больше не может эффективно перекачивать кровь и кислород по всему организму. Это потенциально может привести к сердечной недостаточности.
Лечение пароксизмальной ФП
Терапия ФП нацелена на нормализацию сердечного ритма и предотвращение образования тромбов. При пароксизмальной фибрилляции предсердий частота сердечных сокращений может самостоятельно нормализоваться. Однако, если симптомы беспокоят вас достаточно часто, врачи могут попытаться нормализовать сердечный ритм с помощью лекарств или кардиоверсии (электрический шок).
Ваш врач может предложить антиаритмические препараты, такие как Амиодарон или пропафенон даже тогда, когда сердечный ритм нормализовался. Он также может прописать бета-блокаторы для контроля артериального давления.
Если эпизоды фибрилляции предсердий возникают повторно, врач может назначить прием разжижающих кровь препаратов, таких как варфарин, с целью предотвращения образования тромбов.
Жизнь с пароксизмальной фибрилляцией предсердий
Здоровый образ жизни, регулярная физическая активность и соответствующая диета является ключом к полноценной жизни при ФП. Отказ от курения и чрезмерного употребления алкоголя помогут ограничить вероятность развития пароксизмальной ФП. Следует соблюдать здоровую и сбалансированную диету и попытаться похудеть, если у вас имеется избыточный вес или ожирение. Хотя длительные тренировки могут провоцировать развитие пароксизмальной ФП, умеренные физические нагрузки - полезны. Данное нарушение не является противопоказанием к вождению, однако если вы начинаете испытывать симптомы ФП, следует притормозить и остановиться в безопасном месте на обочине дороги.
Лечение заболеваний, способствующих развитию фибрилляции предсердий, таких как высокое кровяное давление, болезни щитовидной железы и ожирение, может помочь уменьшить факторы риска возникновения эпизодов ФП.
Избегайте стимуляторов, таких как кофеин и никотин, и чрезмерного потребления алкоголя - это поможет вам предотвратить дополнительные симптомы пароксизмальной фибрилляции предсердий.
Дата публикации статьи: 13.11.2016
Дата обновления статьи: 06.12.2018
Фибрилляция предсердий (сокращенно ФП) – это наиболее распространенный вид аритмии среди всех нарушений ритма сердца.
Для правильной и эффективной работы сердца ритм задается синусовым узлом. Это участок, откуда в норме выходит сигнал сердцу сокращаться (то есть возникает импульс). При фибрилляции предсердий сокращения (не импульсы) хаотичны и исходят из разных участков предсердия. Частота этих сокращений может достигать нескольких сотен в минуту. В норме частота сокращений составляет от 70 до 85 ударов в минуту. Когда импульсы проходят на желудочки сердца – частота их сокращения также возрастает, что вызывает резкое ухудшение состояния.
Схема проведения импульсов

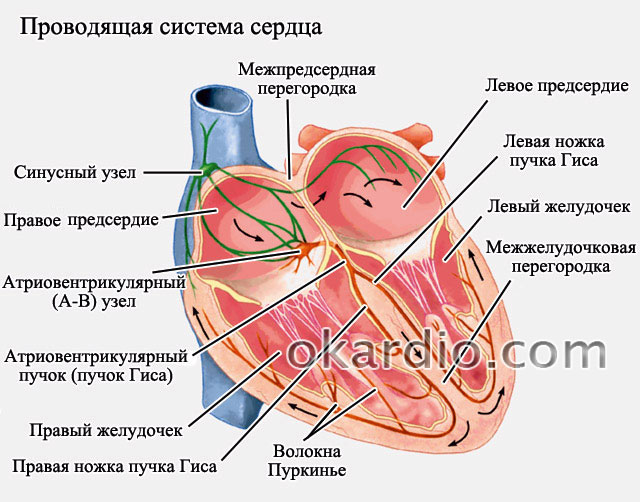
Когда частота сокращений сердца высокая (выше 85 ударов в минуту) – то говорят о тахисистолической форме фибрилляции предсердий. Если частота невысокая (ниже 65 – 70 ударов в минуту) то говорят о брадисистолической форме. В норме частота частота сердечных сокращений должна быть 70–85 ударов в минуту – в этой ситуации говорят о нормосистолической форме фибрилляции.
Мужчины болеют чаще, чем женщины. С возрастом риск развития ФП увеличивается. В 60 лет эту проблему обнаруживают у 0,5% всех людей, которые обращаются к врачу, а после 75-летнего возраста аритмию выявляют у каждого десятого человека.
Этой болезнью занимается врач-кардиолог, кардиохирург или аритмолог.
Согласно официальным данным, представленным в Рекомендациях Российских Кардиологов от 2012 года, фибрилляция предсердий и мерцательная аритмия – идентичные понятия.
Чем опасна фибрилляция?
Когда сокращения хаотичны, то кровь задерживается в предсердиях дольше. Это приводит к образованию тромбов.
Из сердца выходят крупные кровеносные сосуды, которые несут кровь к мозгу, легким и всем внутренним органам.
- Образовавшиеся тромбы в правом предсердии по крупному легочному стволу попадают в легкие и приводят к тромбоэмболии легочной артерии.
- Если тромбы образовались в левом предсердии, то с током крови через сосуды дуги аорты попадают в головной мозг. Это приводит к развитию инсульта.
- У пациентов с мерцанием предсердий риск развития мозгового инсульта (острого нарушения мозгового кровообращения) в 6 раз выше, чем без нарушений ритма.
 Образование тромба в левом предсердии приводит к инсульту
Образование тромба в левом предсердии приводит к инсульту
Причины патологии
Причины принято делить на две большие группы:
Сердечные.
Несердечные.
Редко, при генетической предрасположенности и аномалии развития проводящей системы сердца, эта патология может быть самостоятельным заболеванием. В 99% случае фибрилляция предсердий не является самостоятельной болезнью или симптомом, а возникает на фоне основной патологии.
1. Сердечные причины
В таблице показано, как часто у пациентов с ФП встречается сердечная патология:
Среди всех пороков, чаще мерцательную аритмию выявляют при митральных или многоклапанных пороках сердца. Митральный клапан – это клапан, который соединяет левое предсердие и левый желудочек. Многоклапанные пороки – это поражение нескольких клапанов: митрального и (или) аортального и (или) трикуспидального.
 Митральный порок сердца
Митральный порок сердца
Также причиной могут быть сочетания заболеваний. Например, пороки сердца могут сочетаться с ишемической болезнью сердца (коронарной болезнью, стенокардией) и артериальной гипертонией (повышенным артериальным давлением).
Состояние после кардиохирургических операций может вызывать фибрилляцию предсердий, т. к. после операции может происходить:
Изменение внутрисердечной гемодинамики (например, был плохой клапан – имплантировали хороший, который стал работать правильно).
Нарушение электролитного баланса (калий, магний, натрий, кальций). Электролитный баланс обеспечивает электрическую стабильность клеток сердца
Воспаление (из-за швов на сердце).
2. Несердечные причины
Употребление алкоголя может влиять на риск возникновения патологии фибрилляция предсердий. В исследовании, которые провели американские ученные в 2004 году, показано, что при увеличении дозы алкоголя более 36 грамм в сутки риск развития фибрилляции предсердий возрастает на 34%. Интересно и то, что дозы алкоголя ниже этой цифры не влияют на развития ФП.
Вегетососудистая дистония – это комплекс функциональных расстройств нервной системы. При этой болезни встречается часто пароксизмальная аритмия (описание видов аритмии – в следующем блоке).
Классификация и симптомы ФП
Существует много принципов классификаций ФП. Самая удобная и общепринятая – классификация, основанная на продолжительности фибрилляции предсердий.
* Пароксизмы – это приступы, которые могут возникать и купироваться спонтанно (то есть самостоятельно). Частота приступов индивидуальная.
Характерные симптомы
У всех видов фибрилляций симптомы схожи. Когда на фоне основного заболевания возникает фибрилляция предсердий, то чаще всего пациенты предъявляют следующие жалобы:
- Сердцебиение (частый ритм, но при брадисистолической форме частота сердечных сокращений, наоборот, низкая – меньше, чем 60 ударов в минуту).
- Перебои («замирание» сердца и далее следует ритм, который может быть частый или редкий). Частый ритм − более 80 ударов в минуту, редкий − менее 65 ударов в минуту).
- Одышка (учащенное и затрудненное дыхание).
- Головокружение.
- Слабость.
Если фибрилляция предсердий существует длительное время, то развиваются отеки на ногах, к вечеру.
Диагностика
Диагностика фибрилляции предсердий не вызывает сложностей. Диагноз устанавливают на основании ЭКГ. Для уточнения частоты приступов и сочетания с другими нарушениями ритма проводят специальное (мониторинг ЭКГ в течение суток).
 Биение сердца на электрокардиограмме. Нажмите на фото для увеличения
Биение сердца на электрокардиограмме. Нажмите на фото для увеличения
 С помощью ЭКГ диагностируют фибрилляцию предсердий
С помощью ЭКГ диагностируют фибрилляцию предсердий
Лечение фибрилляции предсердий
Лечение направлено на устранение причины и (или) предотвращение осложнений. В части случаев удается восстановить синусовый ритм, то есть вылечить фибрилляцию, но также бывает, что ритм восстановить нельзя – в таком случае важно нормализовать и поддерживать работу сердца, предотвратить развитие осложнений.
Чтобы успешно лечить ФП нужно: устранить причину, вызвавшую нарушения ритма, знать размеры сердца и длительность мерцания.
При выборе того или иного метода лечения сначала определяют цель (зависит от конкретного состояния пациента). Это очень важно, так как от этого будут зависеть тактика и комплекс мероприятий.
Первоначально доктора назначают медикаментозное лечение, при неэффективности − электроимпульсную терапию.
Когда не помогает медикаментозная терапия, электроимпульсная, то доктора рекомендуют (специальное лечение с помощью радиоволн).
Медикаментозное лечение
Если ритм можно восстановить, то врачи приложат все усилия для этого.
Лекарства, которые используют для лечения ФП, представлены в таблице. Эти рекомендации являются общепринятыми для купирования нарушении ритма по типу мерцания предсердий.
Электроимпульсная терапия
Иногда лечение при помощи лекарств (внутривенных или таблеток) становится неэффективно, и ритм восстановить не удается. В такой ситуации проводят электроимпульсную терапию – это метод воздействия на сердечную мышцу разрядом электрического тока.
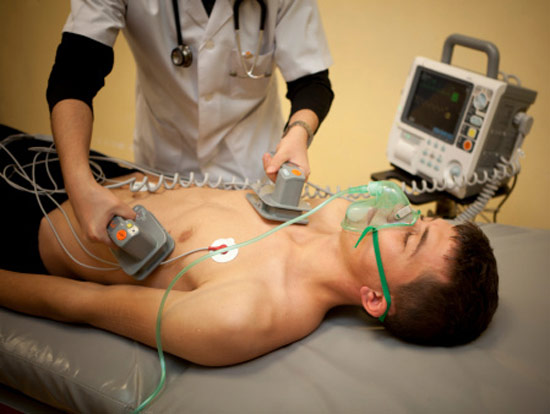 Электроимпульсная терапия
Электроимпульсная терапия
Различают наружную и внутреннюю методики:
Наружная проводится через кожу и грудную клетку. Иногда этот метод называют кардиоверсией. Фибрилляция предсердий купируется в 90% случаев, если лечение начато своевременно. В кардиохирургических стационарах кардиоверсия очень эффективная и часто применяется при пароксизмальной аритмии.
Внутренняя. В полость сердца через крупные вены шеи или в области ключицы вводят тонюсенькую трубочку (катетер). По этой трубочке проводят электрод (похож на проводок). Процедура происходит в операционной, где под контролем рентгенографии, врач на мониторах может визуально оценить, как правильно сориентировать и установить электрод.
Далее при помощи специальной аппаратуры, изображенной на рисунке, наносят разряд и смотрят на экран. На экране врач может определить характер ритма (восстановился синусовый ритм или нет). Персистирующая форма фибрилляции предсердий – наиболее частый случай, когда врачи применяют эту методику.
Радиочастотная абляция
Когда все методики неэффективны, а фибрилляция предсердий значительно ухудшает жизнь больного, то рекомендуют устранение очага (который задает неправильный ритм сердцу) который ответственный за повышенную частоту сокращений – радиочастотную абляцию (РЧА) – лечение с помощью радиоволн.
 Радиочастотная абляция
Радиочастотная абляция
После устранения очага ритм может быть редким. Поэтому РЧА можно сочетать с имплантацией искусственного водителя ритма – кардиостимулятора (небольшого электрода в полость сердца). Ритм сердцу через электрод будет задавать кардиостимулятор, который устанавливают под кожу в область ключицы.
Насколько эффективен этот метод? Если РЧА провели пациенту с пароксизмальной формой ФП, то в течение года синусовый ритм удерживается у 64–86% (данные 2012 года). Если была персистирующая форма, то фибрилляция предсердий возвращается в половине случаев.
Почему не всегда удается восстановить синусовый ритм?
Основная причина, когда не получится восстановить синусовый ритм – размеры сердца и левого предсердия.
Если по УЗИ сердца установлен размер левого предсердия до 5,2 см, то в 95% восстановление синусового ритма возможно. Об этом сообщают аритмологи и кардиологи в своих публикациях.
Когда размер левого предсердия больше 6 см, то восстановление синусового ритма невозможно.
 На УЗИ сердца видно, что размер левого предсердия больше 6 см
На УЗИ сердца видно, что размер левого предсердия больше 6 см
Почему так происходит? При растяжении этого отдела сердца в нем возникают некоторые необратимые изменения: фиброз, дегенерация миокардиальных волокон. Такой миокард (мышечный слой сердца) не только не способен удержать на секунды синусовый ритм, но и, как считают кардиологи, не должен это делать.
Прогноз
Если ФП диагностирована своевременно, и больной соблюдает все рекомендации врача, то шансы восстановить синусовый ритм высоки – более 95%. Речь идет о ситуациях, когда размеры левого предсердия не более 5,2 см, а у больного – впервые диагностированная аритмия или пароксизм фибрилляции предсердий.
Синусовый ритм, который удается восстановить после РЧА у пациентов с персистирующей формой, сохраняется в течение года в 50% случаев (из всех больных, которым была выполнена операция).
Если аритмия существует несколько лет, например, более 5 лет, а сердце имеет «большие» размеры, то рекомендации врачей − медикаментозное лечение, которое поможет работе такого сердца. Ритм восстановить не удастся.
Качество жизни пациентов с ФП можно улучшить, если следовать рекомендованному лечению.
Если причиной является алкоголь и курение, то бывает достаточно устранить эти факторы, чтобы ритм нормализовался.








 Внедрение и использование УМК «Изучаем русский язык» в двуязычной образовательной среде
Внедрение и использование УМК «Изучаем русский язык» в двуязычной образовательной среде Система образования в индии как фундамент знаний и жизни
Система образования в индии как фундамент знаний и жизни Роман Вишневский – трейдер и владелец брокерской компании
Роман Вишневский – трейдер и владелец брокерской компании Николай Кольцов – биолог из будущего
Николай Кольцов – биолог из будущего