Септический полипозно язвенный эндокардит. Полипозно язвенный эндокардит
ВОСПАЛИТЕЛЬНЫЕ ЗАБОЛЕВАНИЯ СЕРДЦА
Стенка сердца состоит из трёх различных слоёв, это объясняет нередкое развитие изолированного воспаления одного из них - эндокардита, миокардита или перикардита. При определённых условиях возможно вовлечение в воспалительный процесс всех оболочек сердца (панкардит).
Эндокардит - воспаление внутренней оболочки сердца различной этиологии. Он занимает 4-е место среди болезней сердца после ишемических поражений миокарда, изменений, возникающих при гипертрофии и лёгочном сердце. Мужчины болеют в три раза чаще женщин. Выделяют следующие виды эндокардитов: инфекционный септический, неинфекционный тромбоэндокардит, ревматический эндокардит, париетальный фибропластический эозинофильный эндокардит Лёффлера.
Наиболее часто бывает эндокардит клапанов сердца, реже воспаление париетального эндокарда и эндокарда сухожильных хорд. Нередко сочетание воспаления этих отделов эндокарда.
Инфекционный септический эндокардит
Инфекционному септическому,или бактериальному эндокардитуморфологически соответствует язвенный или полипозно-язвенный эндокардит. Эта форма эндокардита протекает с выраженной гиперергической реакцией, до недавнего времени её рассматривали как форму сепсиса. Почти всегда причина септического эндокардита - бактериемия, особенно при септикопиемии. В 60–80% случаев заболевание вызывают стрептококки, энтерококк, в 30% - стафилококки, грамотрицательные бактерии, патогенные грибы, риккетсии. Однако примерно у 10–30% больных инфекционным эндокардитом возбудителей инфекции в крови не находят.
Локализация воспаления - клапаны сердца, значительно реже - париетальный эндокард. В 70% наблюдений инфекционному эндокардиту предшествуют другие заболевания (скарлатина, дифтерия, пневмония, ангина, брюшной и сыпной тиф, туберкулёз, сифилис и др.), а также болезни, вызывающие тяжёлые изменения клапанов сердца. В 6,5% случаев эндокардит возникает на фоне врождённых пороков сердца, в 10% -на клапанах, поражённых ревматизмом, в 6% - при пролапсе створок митрального клапана, в 5–9% - при гипертрофической обструктивной кардиомиопатии, в 2% случаев - после операций на сердце. Нередко этот эндокардит возникает у страдающих алкоголизмом и токсикоманией, у пациентов, получающих гемодиализ или иммуносупрессивную терапию.
Патогенез . В развитии острого инфекционного эндокардита ведущую роль играют иммунокомплексные механизмы. По характеру течения выделяют следующие формы инфекционного эндокардита: острый бактериальный эндокардит (длительность около 2 нед), подострый инфекционный эндокардит (до 6 нед, изредка до 3 мес), затяжной септический эндокардит (в течение многих месяцев и лет).
● Острый бактериальный эндокардит возникает обычно на интактных клапанах сердца при тяжёлых инфекциях и септикопиемии. В 80% случаев его вызывает золотистый стафилококк, в 20% другие возбудители - пневмококки, гонококки, патогенные грибы, риккетсии. На эндокарде клапанов возникают язвенные или язвенно-полипозные изменения, быстро формирующие порок сердца.
◊ Макроскопически в начале процесса по краям створок митрального, иногда аортального клапанов видны мелкие гранулярные образования величиной от нескольких миллиметров до сантиметра и более, жёлтого или тёмно-коричневого цвета. Под ними обнаруживают язвенные дефекты клапанов. При увеличении эти дефекты распространяются вглубь, могут переходить на сухожильные хорды и пристеночный эндокард. Часто изъязвление створок клапанов приводит к появлению их аневризмы, а в 50% летальных исходов - перфорации створок клапана. По краям язвенных дефектов возникают тромбы (полипозно-язвенный эндокардит). При острых эндокардитах, вызванных бактериями или риккетсиями (например, при Q-лихорадке) объём тромботических масс относительно невелик, а при грибковых эндокардитах полипозные разрастания могут быть большими и рыхлыми.
◊ Микроскопически на некротизированной поверхности клапана часто видны колонии бактерий и тромботические массы. Ткани клапана набухшие, пронизаны фибрином, нередко инфильтрированы нейтрофильными лейкоцитами (последние иногда отсутствуют). Изредка в инфильтрате находят гистиоциты и фибробласты. При затихании процесса обычно происходит организация тромботических масс, петрификация колоний бактерий, сморщивание и деформация створок клапана (рис. 10-15).
Рис. 10-15. Полипозно-язвенный эндокардит склерозированного клапана. Окраска гематоксилином и эозином (x40).
◊ Осложненияострого бактериального эндокардита: отрыв части клапана, сухожильных хорд, кусочков тромбов с развитием тромбоэмболического синдрома, в том числе инфаркта миокарда. При эмболии инфицированными тромботическими массами в миокарде могут возникать мелкие абсцессы. Возможно развитие диффузного пролиферативного гломерулонефрита и узелков Ослера в коже как проявление гиперчувствительности.
● Подострый инфекционный эндокардит диагностируют в 50% случаев септического эндокардита, в последние годы реже. Процесс возникает как на склерозированных, так и на неизменённых клапанах сердца. Воспаление чаще изолировано в аортальном, реже митральном клапане и приводит к развитию соответствующего порока сердца. Морфологическиэто обычно полипозно-язвенный эндокардит. Очаги некроза с мононуклеарными инфильтратами вокруг них находят также в пристеночном эндокарде и трабекулах.
● Затяжной септический эндокардит, или sepsis lenta составляет 45% всех инфекционных эндокардитов. В 50% случаев он связан с зеленящим стрептококком. Как правило, затяжной септический эндокардит возникает на клапанах, склерозированных и деформированных в результате атеросклероза или сифилиса, иногда при врождённых пороках клапанов (вторичный эндокардит). Однако в 18–25% заболевание возникает на неизменённых клапанах (первичный эндокардит, или болезнь Черногубова). В конце ХХ в. первичные эндокардиты стали более частыми, чем вторичные. Первичные эндокардиты наблюдают у более молодых людей, в то время как вторичный затяжной септический эндокардит чаще бывает у лиц старше 50 лет. Изолированное поражение клапанов диагностируют в 73% случаев. Из них в 53% поражён аортальный клапан, в 16% - митральный (обычно при сепсисе у наркоманов или как осложнение внутрисердечной катетеризации). Сочетанное поражение митрального и аортального клапанов отмечают в 27% случаев, трикуспидального - в 19%.
◊ Для затяжного септического эндокардита характерны язвенные дефекты створок клапанов, сухожильных хорд, иногда пристеночного эндокарда с массивными суховатыми крошащимися тромботическими наложениями. Вокруг очагов некроза лимфогистиоцитарные инфильтраты, иногда в тромботических наложениях видны гигантские клетки и колонии микроорганизмов, но в инфильтрате нет нейтрофилов. Затем под тромботическими наложениями возникает грануляционная ткань, она, созревая, сморщивает клапан. Деформацию клапана усиливает организация тромботических масс. Заболеванию свойственно хроническое рецидивирующее течение, поэтому в клапане одновременно можно видеть организованные и свежие тромбы, рубцующиеся и свежие участки некроза и изъязвлений. В клапанах, сухожильных хордах, париетальном эндокарде есть изменения, отражающие иммунное воспаление: очаги набухания и дезорганизации соединительной ткани, лимфомакрофагальная инфильтрация, иногда небольшие тромботические наложения на неизменённом эндокарде.
◊ Осложнения и причины смерти больных такие же, как при подостром инфекционным эндокардите. Обычно эти две формы эндокардита клинически рассматривают как одно заболевание.
Неинфекционный тромбоэндокардит
Неинфекционный тромбоэндокардит(абактериальный тромбоэндокардит, минимальный эндокардит) морфологически протекает как полипозный или бородавчатый. Он развивается у резко ослабленных больных, а также при интоксикациях. Характерно образование на эндокарде клапанов, в основном, левого желудочка, стерильных тромботических наложений без признаков воспаления. Поэтому название «эндокардит» имеет лишь историческое значение. Под тромботическими бородавчатыми наложениями по краю створок митрального или аортального клапанов (реже - трикуспидального клапана) видны небольшие скопления фибробластов, моноцитов и макрофагов.
Ревматический эндокардит
Морфологическое проявление этого заболевания - бородавчатый или фибропластический эндокардит. Ревматический эндокардит, также как атипический небактериальный бородавчатый эндокардит Либмана–Сакса при системной красной волчанке и эндокардит при ревматоидном артрите - часть патогенеза соответствующих заболеваний и причина развития клапанных пороков (см. главу 16).
Париетальный фибропластический эозинофильный эндокардит Лёффлера
Другие названия заболевания - фибропластический париетальный эндокардит с эозинофилией, эндокардит Лёффлера.Этиология неизвестна. Заболевание было описано Лёффлером в 1936 г. как сочетание эндомиокардита, эозинофилии крови, эозинофильных васкулитов кожи и внутренних органов.
Патогенез эндокардита Лёффлера связывают с иммунными нарушениями.Характерно сочетание эозинофилии крови и поражения париетального эндокарда с последующим развитием его выраженного фиброза, утолщения, сужения камер сердца. Заболевание заканчивается сердечной недостаточностью. Правильнее говорить об эндомиокардите, так как почти всегда в процесс вовлечён миокард, особенно его субэндокардиальные отделы.
Морфогенез эндокардита Лёффлера состоит из острой стадии, тромботической и стадии фиброза.
● Острая (некротическая) стадия протекает 5–6 нед. Характерно воспаление париетального эндокарда с тромботическими наложениями в обоих желудочках, преимущественно в левом, особенно в области верхушки. Воспаление распространяется на субэндокардиальные отделы миокарда, где возникают очаги некроза. В инфильтрате много эозинофилов, лимфоцитов, плазматических клеток, присутствуют нейтрофильные лейкоциты. Кроме того, возможны эндартериит или панартериит коронарных артерий, а также сосудов кожи и внутренних органов.
● Тромботическая стадия. Полости сердца несколько сужены, возможна небольшая эксцентрическая гипертрофия миокарда. На париетальном эндокарде левого желудочка, особенно в области верхушки, и в правом желудочке по ходу приносящего тракта видны организующиеся тромбы. Микроскопическиобнаруживают фиброз эндокарда обоих желудочков. Между утолщённым эндокардом и миокардом - зона грануляций. Часть мышечных волокон гипертрофирована, часть - атрофирована. На месте некрозов возникает сетчатый или очаговый фиброз, особенно в субэндокардиальном и среднем слоях миокарда, а также периваскулярный склероз.
● Стадия фиброза. Камеры сердца сужены, париетальный эндокард обоих желудочков белесоватый, плотный, особенно по ходу приносящих трактов и в области верхушки сердца. Нередко отмечают выраженный фиброз папиллярных мышц и сухожильных хорд, особенно задней створки митрального клапана, в результате может возникнуть порок сердца. Возможно развитие порока аортального клапана. Микроскопически отмечают выраженное утолщение эндокарда за счёт склероза. Склероз в виде пальцевидных рубцов распространяется на субэндокардиальный и средний слои миокарда. Вокруг склерозированных участков - умеренная лимфогистиоцитарная инфильтрация с наличием отдельных эозинофилов. Сосуды склерозированы.
Воспаление эндокарда, часто осложняется пороками сердца, которые характеризуются морфологическими изменениями клапанов и отверстии в сердце
Этиология. Эндокардит в большинстве случаев возникает и развивается как вторичное заболевание инфекционно-токсической природы.
Классификация:
По локализации различают клапанный, хордальный, и париетальный эндокардит. По характеру патологических изменений в связи с этиологическими факторами и иммунологическим состоянием организма различают диффузный эндокардит (вальвулит), острый бородавчатый, возвратно-бородавчатый, острый язвенный, полипозно-язвенный и фиброзный.
Классификация пороков сердца:
В связи с наличием в сердце четырех отверстий и четырех клапанов различают восемь так называемых простых пороков сердца. Кроме того, пороки могут быть сложными и комбинированными.
- Сужение левого атриовентрикулярного отверстия (stenosis ostii atrioventricularis sinistri)
- Сужение правого атриовентрикулярного отверстия (stenosis ostii atrioventricularis dextri)
- Сужение отверстия аорты (stenosis ostii aortae)
- Сужение отверстия легочной артерии (stenosis ostii arteriae pulmonalis)
- Недостаточность трехстворчатого клапана (insufficientia valvulae tricuspidalis)
- Недостаточность двустворчатого клапана (insufficientia valvulae bicuspidalis)
- Недостаточность аортальных клапанов (insufficientia valvularum aortae)
- Недостаточность клапанов легочной артерии (insuffitientia valvularum arteriae pulmonalis)
Патогенез и патологоанатомические изменения. Под воздействием токсинов различного происхождения при эндокардите развиваются как воспалительные, так и некротические процессы. Чаще поражается клапанный и реже пристеночный эндокард. При бородавчатом эндокардите появляются своеобразные разрастания в виде бородавок, которые чаще бывают на местах смыкания клапанов. При язвенном эндокардите вследствие более выраженных воспалительных и особенно некротических процессов образуются язвы, которые нередко ведут к перфорации клапанов. Указанные патологические процессы нарушают функции клапанного аппарата сердца и вызывают расстройства гемодинамики в сердце и организме При несвоевременном лечении и в тяжелых случаях эндокардит осложняется пороками сердца, которые принято называть приобретенными. Врожденные пороки у животных встречаются реже приобретенных.
При патологоанатомическом исследовании бородавчатый эндокардит характеризуется наличием серых или красновато-серых разрастаний на клапанах или пристеночном эндокарде, а язвенный эндокардит — наличием язв на клапанах, покрытых рыхлыми фибринозными тромбами, и нередко перфорацией клапанов, а также эмболией кровеносных сосудов.
Для диффузного эндокардита свойственно мукоидное или фибриноидное набухание ткани, в сочетании с гранулематозом. При этом эпителий остается интактным и тромботические массы на нем не оседают. Острый бородавчатый (тромбоэндокардит) чаще возникает при роже свиней, некоторых интоксикациях, при этом на поверхности клапана находят бородавчатые тромботические наложения, обращенные к току крови. При возвратно-бородавчатом эндокардите, который встречается при системных заболеваниях на фоне склероза и деформации клапана находят мукоидное или фибриноидное набухание, гранулематоза, тромботических наложений. Острый язвенный (полипозно-язвенный) эндокардит является проявлением сепсиса, для него характерны деструктивно-тромботические изменения, края язв пропитаны лейкоцитами, из-за чего приобретают зеленоватую окраску. Фибринозный эндокардит встречается редко.
При пороках сердца обнаруживают утолщение и деформацию клапанов, иногда сращение створок их, сужение отверстий в сердце и другие поражения клапанного аппарата.
Симптомы. Отмечают угнетение, понижение аппетита, продуктивности, работоспособности, тахикардию. Температура тела повышена. В начале болезни тоны сердца усилены, а затем ослабляются и изменяются вследствие появления эндокардиального шума, сила и характер которого при язвенном эндокардите может, в отличие от бородавчатого, изменяться в течение короткого промежутка времени. При язвенном эндокардите нередко бывают кровоизлияния на коже, слизистых оболочках, а также поражения головного мозга и других органов вследствие эмболии кровеносных сосудов. Периферическая кровь при эндокардите характеризуется нейтрофильным лейкоцитозом.
При сужении левою или правого атриовентрикулярного отверстия выслушивают пресистолический шум в пунктах оптимум соответственно двустворчатого или трехстворчатого клапана. Развиваются дилатация, а затем гипертрофия левого предсердия и правого желудочка или правого предсердия и левого желудочка. Первый тон усиливается и становится хлопающим. При декомпенсации возникают соответственно дилатация левого предсердия, застой крови в малом круге кровообращения или дилатация правого предсердия, застой крови в большом круге кровообращения. Появляются тахикардия, одышка, цианоз, сердечные отеки.
Недостаточность двустворчатого клапана характеризуется систолическим шумом и пункте оптимум этого клапана, дилатацией и гипертрофией сердца, нередко отраженной гипертрофией правого желудочка При декомпенсации происходит дилатация левого предсердия, застой крови в малом круге кровообращения, тахикардия, одышка, цианоз, сердечные отеки. Часто развивается катар бронхов и даже отек легких.
При недостаточности трехстворчатого клапана обнаруживают систолический шум в пункте оптимум этого клапана, дилатацию и гипертрофию правого сердца, нередко отраженную гипертрофию левого желудочка, положительный венный пульс. При декомпенсации отмечают дилатацию правого предсердия, тахикардию, одышку, цианоз, отеки, часто застойный катар пищеварительного канала, застой крови в печени, селезенке, почках.
При сужении отверстий аорты или легочной артерии устанавливают систолический шум в пунктах оптимум клапанов аорты или легочной артерии, гипертрофию соответственно левого или правого желудочка, медленный и малый пульс при стенозе отверстия аорты. В случае декомпенсации отмечают соответственно дилатацию левого желудочка, ишемию головного мозга, атаксию, обморок или дилатацию правого желудочка, застой крови в венах большого круга кровообращения, тахикардию, цианоз. Недостаточность клапанов аорты или легочной артерии сопровождается диастолическим шумом в пункте оптимум этих клапанов, дилатацией, а затем гипертрофией соответственно левого или правого желудочка, скачущим в большим пульсом при недостаточности аортальных клапанов. При декомпенсации устанавливают дилатацию соответственно левого желудочка, застой крови в малом круге кровообращения или дилатацию правого желудочка, застой крови в большом круге кровообращения. Возникают тахикардия, одышка, цианоз.
Диагноз эндокардита можно поставить по характерным симптомам, а порока сердца — по характеру, локализации эндокардиального шума, с учетом явлений компенсации и декомпенсации порока.
Течение и прогноз. Острый эндокардит длится от нескольких дней до нескольких недель, а хронический — несколько месяцев. Последний часто осложняется пороком сердца. Прогноз при эндокардите осторожный. При большинстве врожденных пороков сердца прогноз неблагоприятный.
Лечение. При эндокардите показаны покой, противомикробные и противоаллергические средства, глюкоза, кофеин, камфора, спирт, натрия хлорид, сердечные гликозиды (см. лечение при миокардите и миокардозе). При компенсированном пороке сердца не следует применять медикаментозного лечения. В случае декомпенсации порока назначают покой и сердечные гликозиды (см. лечение при миокардозе).
Профилактика. Необходимо своевременно бороться с первичным заболеванием и повышать естественную резистентность организма животных; при септическом эндокардите профилактика сепсиса осуществляется своевременной диагностикой, лечением животных, а также соблюдением правил асептики и антисептики при операциях.
эндокардит возвратно-бородавчатый
эндокардит возвратно-бородавчатый (е. verrucosa recurrens) бородавчатый Э. возникающий при обострении ревматизма на фоне рубцового утолщения и сращения створок клапанов сердца.
См. также в других словарях:
Ревматические болезни. Ревматизм. Пороки сердца
Определение Этиология и патогенез Морфогенез Эндокардит Миокардит Перикардит Патаритрит Пороки сердца
Системные заболевания соединительной ткани принято называть в настоящее время ревматическими болезнями. При ревматических болезнях поражается вся система соединительной ткани и сосудов в связи с нарушением иммунологического гомеостаза. В группу этих болезней входят: ревматизм, ревматоидный артрит, болезнь Бехтерева, системная красная волчанка, дерма-тоидный и др. Поражение соединительные ткани при ревматических болезнях проявляется в виде системной прогрессирующей дезорганизации и складывается из четырех фаз: муноидного набухания, фибриноидных изменений, воспалительных клеточных реакций и склероза. Однако каждое из заболеваний имело свои клинико-морфологические особенности в связи с преимущественной локализацией изменения в нее или иных органах и тканях. Течение хроническое и волнообразное.
Этиология ревматических болезней изучена недостаточно. Наибольшее значение придают инфекции (вирус), генетическим факторам, влиянию ряда физических факторов (охлаждение, инсоляция) и лекарств (лекарственная непереносимость).
В основе патогенеза ревматических заболеваний лежат иммуннопаталогические реакции - реакции гиперчувствительности как немедленного, так и замедленного типа.
Ревматизм (болезнь Сокольского-Вуйо) - инфекционно-аллергическое заболевание с преимущественным поражением сердца и сосудов, волнообразным течением, периодами обострения (атаки) и ремиссии.
Этиология. В возникновении и развитии заболевания доказана роль гемолитического стрептококка группы А, а также сенсибилизации организма стрептококком.
Патогенез. При ревматизме возникает сложный и многообразный иммунный ответ (реакции гиперчувствительности немедленного и замедленного типов) на антигены стрептококка. Важное значение придается антителам, перекрестно реагирующим с антигенами стрептококка и антигенами тканей сердца, а также клеточным иммунным реакциям.
Морфогенез. Структурную основу ревматизма составляют системная прогрессирующая дезорганизация соединительной ткани, поражение сосудов, особенно микроциркуляторного русла, и иммунопаталогические процессы. В наибольшей степени все эти процессы выражены в соединительные ткани сердца (основное вещество клапанного и пристеночного эндокарда), где можно проследить все фазы ее дезорганизации: мукоидное набухание, фибриноидные изменения, воспалительные клеточные реакции и склероз.
Мукоидное набухание является поверхностной обратимой фазой дезорганизации соединительной ткани и характеризуется усилением метахроматической реакции на гликозаминогликаны (преимущественно гиалуроновую кислоту), а также гидратацию основного вещества.
Фибриноидные изменения (набухание и некроз) представляют собой фазу глубокой и необратимой дезорганизации: наслаиваясь на мукоидное набухание, они сопровождаются ганоге-низацией коллагеновых волокон и пропитыванием их белками плазмы, в том числе и фибрином.
Клеточные воспалительные реакции выражаются образованием специфической ревматической гранулемы, формирование которой начинается с момента фибриноидных изменений и характеризуется вначале накоплением в очаге повреждения соединительной
ткани макрофонов, которые трансформируются в крупные клетки с гиперхромными ядрами. В цитоплазме клеток происходит увеличение содержания РНК и зерен гликогена. В последующем формируется ревматическая гранулема с характерным расположением клеток вокруг центрально расположенных масс фибриноида. Ревматические гранулемы, состоящие из крупных мотрофагов, называют «цветущими» или зрелыми. В дальнейшем клетки гранулемы начинают выпячиваться, среди них появляются фибробласты, фибриноидных масс становятся меньше - формируется «увядающая» гранулема. В итоге фибробласты вытесняют клетки гранулемы, в ней появляются аргирофильные, а затем каллагеновые волокна, фибринотид полностью рассасывается; гранулема приобретает характер рубцующейся. Цикл развития гранулемы - 3-4 месяца.
На всех фазах развития ревматические гранулемы окружаются лимфоцитами и плазматическими клетками. Процесс морфогенеза ревматического узелка описан Атодором (1904) и позднее более детально В.Г. Талалаевым (1921), поэтому ревматический узелок называется амофор-талалаевская гранулема. Ревматические гранулемы образуются в соединительной ткани как клапанного, так и пристеночного эндокарда, миокарда, эпикарда, адвентиции сосудов. Помимо гранулемы, при ревматизме наблюдаются неспецифические клеточные реакции, имеющие диффузный или очаговый характер. К неспецифическим тканевым реакциям относятся васкулянты в системе микроциркуляторного русла. Склероз является заключительной фазой дезорганизации соединительной ткани. Он носит системный характер, но наиболее выражен в ткани сердца: стенках сосудов и серозных оболочках.
Патологическая анатомия. Наиболее характерные изменения при ревматизме развиваются в сердце и сосудах.
Эндокардит - воспаление эндокарда - одно из ярких проявлений ревматизма. По локализации различают эндокардит клапанный, кордольный пристеночный. Наиболее выраженные изменения развиваются в створках митрального или артального клапанов. При ревматическом эндокардите отмечаются дистрофические и некробиотические изменения эндотения, мукоидное, фибриноидное набухание и некроз соединительной основы эндокарда, гранулематоз (клеточная пролиферация) в толще эндокарда и тромбообразовании на его поверхности. Сочетание
этих процессов различное, что позволяет выделить четыре вида ревматического клапанного эндокардита (Абрикосов А.И. 1947):
Диффузный, или вальвулит;
Острый бородавчатый;
Фибропластический;
Возвратно-бородавчатый.
Диффузный эндокардит, или вальвулит, характеризуется диффузным поражением створок клапанов, но без изменений эндотелия и тромботических наложений. Острый бородавчатый эндокардит сопровождается повреждением эндотенйя и образованием по замыкающему краю створок тромбоэнтических наложений в виде бородавок. Фибрипластический эндокардит развивается как следствие двух предыдущих форм эндокардита при особой склонности процесса к фиброзу и рубцеванию.
Возвратно-бородавчатый эндокардит характеризуется повторной дезорганизацией соединительной ткани клапанов, изменением их эндотенйя и тромботическими наложениями на фоне склероза и утолщения створок клапанов. В исходе эндокардита развиваются склероз и талиноз эндокарда, что приводит к его утолщению и деформации створок клапана, т. е. к развитию порока сердца.
Миокардит - воспаление миокарда, постоянно наблюдающееся при ревматизме. Выделяют три формы:
Узелковый продуктивный (грануломатозный);
Диффузный межуточный экссудативный;
Очаговые межуточный экссудативный.
Узелковый продуктивный миокардит характеризуется образованием в периваскуляторной соединительной ткани миокарда гранулем, распознающихся только при микроскопическом исследовании, - они рассеяны по всему миокарду, больше в мышце левого предсердия, в межжелудочковой перегородке, задней стенке левого желудочка. Гранулемы находятся в разных фазах развития. В исходе узелкового миокардита развивается периваскулярный склероз, который по мере прогрессирования ревматизма может привести к кардиосклерозу.
Диффузный межуточный экссудативный миокардит характеризуется отеком, полнокровием интерсинсеция миокарда и значительной инфильтрацией его лимфоцитами, гистасоцитами, нейт-рофилами и эзинофилами Гранулемы встречаются редко. Сердце становится дряблым, полости его расширяются, сократительная способность миокарда в связи с дистрофическими изменениями
нарушается, что впоследствии декомпенсации может привести к гибели больного. При благоприятном исходе в миокарде развивается диффузный кардиосклероз.
Очаговый миокардит характеризуется очаговой инфильтрацией миокарда лимфоцитами, нейтрофилами. Гранулемы образуются редко.
Перикардит имеет характер серозного, серозно-фибринозного
или фибринозного и нередко заканчивается образованием спаек. Возможна облитерация полости сердечной сорочки и обызвествление образующейся в ней соединительной ткани (панцирное сердце).
Сосуды разного калибра, в особенности микроциркуляторно-го русла, постоянно вовлекаются в паталогический процесс. Возникают ревматические васкулиты, - в артериях, артериалах возникают фибриноидные изменения стенок, иногда тромбоз. В исходе васкулита развивается^клероз сосудов.
поражение суставов - патаритрйт - считается одним из постоянных проявлений ревматизма. В полости сустава появляется серозно-фибринозный выпот. Синовиальная оболочка полнокровна, в острой фазе в ней наблюдаются мукоидные набухания, васкументы. Суставный хрящ сохраняется, деформации обычно не развиваются.
Осложнения ревматизма чаще связаны с поражением сердца. В исходе эндокардита возникают пороки сердца.
Пороки сердца - стойкие отклонения в строении сердца, нарушающие его функцию. Различают приобретенные и врожденные пороки сердца.
Приобретенные пороки характеризуются поражением клапанного аппарата сердца и магистральных сосудов и возникают в результате заболевания сердца после рождения.
Патологическая анатомия. Склеротическая деформация клапанного аппарата приводит к недостаточности клапанов, или сужению (стенозу) предсердно-желудочковых отверстий, или ушибу магистральных сосудов.
Митральный порок чаще возникает при ревматизме. Сужение отверстия митрального клапана чаще развивается на уровне фиброзного кольца, и отверстие имеет вид узкой щели. При стенозе
возникает затруднение тока крови в малом круге кровообращения, левое предсердие расширяется, стенка его утолщается, эндокард склерозируется, становится белесоватым, стенки правого желудочка в результате легочной гипертензии гипертрофируются, полость желудочка расширяется.
При пороке аортальных клапанов вследствие ревматизма склероз полулунных застенок и порок развивается в связи с теми же процессами, которые формируют митральный порок. Заслонки срастаются между собой, утолщаются, в склерозированные заслонки откладывается известь, что приводит в одних случаях к преобладанию недостаточности клапанов, а в других - к стенозу. Сердце при этом подвергается гипертрофии за счет левого желудочка.
Приобретенный порок может быть компенсированным и де-компенсированным.
Компенсированный - протекает без расстройств кровообращения, обусловлен гипертрофией отделов сердца, на которые падает нагрузка в связи с пороком. Однако гипертрофия имеет свои пределы, и на определенном этапе ее развития в миокарде появляются зинтрофические изменения.
Декомпенсированный порок характеризуется расстройством сердечной деятельности, ведущей к сердечно-сосудистой недостаточности. Сердце становится дряблым, полости его расширяются, в ушках его образуются тромбы. Выявляется белковая и жировая дистрофия мышечных волокон, в строме - очаги воспалительной инфильтрации. В органах возникает венозный застой, появляются цианоз, отеки, водянка полостей.
Сердце незначительно увеличено в размерах, сосочковые мышцы и хорды не изменены, стенки митрального клапана тусклые, хорды тонкие, по свободному краю створок, обращенному к предсердиям, на поверхности видны мелкие серо-розовые, рыхлые, легко снимающиеся тромботические наложения – бородавки
Острый бородавчатый эндокардит митрального клапана
исход неблагоприятный. тромбоэмболия по большому кругу. Осложнения: формирование приобретенного порока сердца, инфаркт почек, гангрена кишки
причины - ревматизм, инфекции, интоксикации, инфекционно-аллергические заболевания
МАКРОПРЕПАРАТ № 6. Полипозно-язвенный эндокардит полулунных клапанов аорты
орган увеличен в размерах, на полулунных клапанах аорты видны изъязвления и полипозно-язвенные наложения на них.
Полипозно-язвенный эндокардит полулунных клапанов аорты
исход неблагоприятный – формирование недостаточности аортального клапана и тромбоэмболия сосудов БКК.
МАКРОПРЕПАРАТ № 9. Фибропластический эндокардит митрального клапана
Сердце резко увеличено в размерах и массе, сосочковые мышцы и хорды утолщены и склерозированы. Стенка ЛЖ утолщена до 2 см, створки митрального клапана резко утолщены, представлены плотной, непрозрачной тканью, склерозированы, суживают левое атриовентрикулярное отверстие, которое имеет вид щели. Полость левого предсердия расширена
Фибропластический эндокардит, стеноз митрального отверстия.
Исход неблагоприятный. Осложнения – хроническая СН, приобретенные пороки сердца
причины – вирусные и инфекционные заболевания, ревматизм
МАКРОПРЕПАРАТ № 16. Хроническая аневризма левого желудочка сердца
сердце увеличено в размерах. на препарате – мешковидные выпячивания стенки левого желудочка в области верхушки – аневризма диаметром 7 см, стенка в ее области истончена до 0.3 см, представлена соединительной тканью.
Хроническая аневризма сердца
Исход неблагоприятный. Осложнения – разрыв аневризмы, кровотечение, хроническая сердечная недостаточность, пристеночный тромбоз тромбоэмболия
причины – инфаркт миокарда (постинфарктный кардиосклероз)
МАКРОПРЕПАРАТ № 18. Фибринозный перикардит
орган увеличен в размере, на внешнем листке перикарда локализован экссудат рыхлой консистенции. Перикард тусклый, покрыт шероховатыми, серовато-желтыми наложениями в виде нитей и весьма отдаленно напоминает волосяной покров. Наложения легко снимаются.
Фибринозный перикардит (волосатое сердце)
исход неблагоприятный. Из-за прорастания фибробластами отложившихся масс фибрина образуются спайки между листками перикарда, что ведет в облитерации полости перикарда. Иногда склерозированные оболочки петрифицируются с образованием панцирного сердца, что приводит к нарушению сократимости.
причины – инфекционные агенты, отравление сулемой, уремия, воспалительные процессы, инфаркт миокарда
сердце (поперечный срез через желудочки)
размеры органа почти не увеличены. Стенка левого желудочка утолщена за счет концентрического сужения полости. Хорошо видны набухшие папиллярные мышцы
Гипертрофия сердца (компенсаторная, рабочая (тоногенная), концентрическая)
исход благоприятный (работа сердца компенсирована) осложнения – хчасть клеток гибнет, развивается дилатационная гипертрофия (декомпенсация) – хроническая СН, гемодинамические нарушения, застой в БКК, развитие бычьего сердца
Сердечные формы гипертонической болезни, недостаточность аортального клапана, чрезмерные длительные и эмоциональные нагрузки
МАКРОПРЕПАРАТ № 21. Гипертрофия сердца
МАКРОПРЕПАРАТ № 26. Бурая атрофия миокарда
орган уменьшен в размерах, отсутствует субэпикардиальная жировая клетчатка, коронарные сосуды имеют выраженный извитой ход, цвет сердечной мышцы на разрезе – желто-коричневый
Бурая атрофия миокарда
Неблагоприятный исход – хроническая СН
причины - кахексия, дефицит витамина Е, лекарственная интоксикация, повышенные функциональные нагрузки, истощающие заболевания
МАКРОПРЕПАРАТ № 28. Гангрена тонкой кишки
часть тонкой кишки с брыжейкой
стенка отечная, утолщена, темно-бурого цвета, просвет кишки резко сужен. В просвете сосудов брыжейки – тромботические массы
влажная гангрена тонкой кишки
исход благоприятный, если поврежден небольшой участок кишки резекция. Но чаще неблагоприятный перфорация с перитонитом
причины - тромбоз брыжеечных артерий и их эмболия
МАКРОПРЕПАРАТ № 31. Аневризма дуги аорты при сифилисе
на интиме аорты видны белесоватые бугристости с морщинками и рубцовыми втяжениями, придающими аорте вид шагреневой кожи. В стенке аорты есть воспалительный процесс.
сифилитическая аневризма восходящей части дуги аорты
исход неблагоприятный. Осложнения – уменьшение прочности стенки аорты – разрыв ее; развитие сифилитического аортального порока.
причины - сифилис
МАКРОПРЕПАРАТ № 32. ТЭЛА
сердце, место бифуркации легочного ствола
В главном стволе легочной артерии видны червеобразные суховатые серо-красного цвета массы. Они заполняют просвет сосуда, но не связаны с интимой.
исход неблагоприятный; внезапная смерть в связи с развитием пульмо-кардиального и пульмокоронарного рефлекса спазм коронарных артерий; пульмо-пульмонального рефлекса спазм легочных артерий и бронхов дыхательная и сердечная недостаточность смерть
причины - тромбоз вен нижних конечностей, малого таза, геморроидального сплетения, образование тромба в правой половине сердца и из системы полых вен
брюшной отдел аорты
имеется мешковидное выпячивание стенки округлой формы диаметром 5 -8 см с образованием полости – мешковидная аневризма аорты. В полости аневризмы – ребристые, темно-красного цвета суховатые массы, которые плотно спаяны со стенкой мешковидного выпячивания в аорте
аневризма аорты с тромбозом
исход зависит от осложнений. Благоприятный – замена на соединительную ткань, уплотнение стенки. Неблагоприятный – септическое расплавление, закупорка просвета, нарушение кровотока, разрыв стенки аневризмы, кровотечение, кровоизлияние, отрыв тромба (тромбоэмболия)
причины – изъязвление атеросклеротических бляшек, повреждение сосуда, замедление кровотока, изменение гемостаза, тромбоз
МАКРОПРЕПАРАТ № 35. Атеросклероз с аневризмой и пристеночным тромбом
Головной мозг
в височной области правого полушария в области основания пластинчатое кровоизлияние 7 х 5 см с четкими границами темно-бордового цвета. Извилины и борозды сглажены.
Субарахноидальное кровоизлияние
относительно неблагоприятный исход: развитие отека, сдавление, дислокация головного мозга гипоксия гибель коры
Гипертония, атеросклероз, лейкоз, травма, аневризма
МАКРОПРЕПАРАТ № 48. Субарахноидальное кровотечение
селезенка
2 очага треугольной формы (основание направлено к капсуле): нижний белый, верхний – белый с геморрагическим венчиком. Селезенка слегка увеличена, консистенция плотная. Область некроза выбухает из-под капсулы. Поверхность капсулы в области инфаркта шероховатая с наложениями фибриноидного экссудата
ишемический инфаркт селезенки
исход: благоприятный – образование рубца, оссификация, образование кисты, инкапсулирование, петрификация. Неблагоприятный – смерть, гнойное расплавление, образование спаек
нарушение кровообращения селезенки – тромбоз, эмболия
МАКРОПРЕПАРАТ № 50. Ишемический инфаркт селезенки
Доля легкого
в ткани легкого - очаг некроза треугольной формы, темно-красного цвета, основание инфаркта (красного) обращено к плевре, вершина – к корню легкого. На поверхности плевры, соответствующей основанию инфаркта – фибринозные наложения
Геморрагический инфаркт легкого
Исход благоприятный - образование рубца, оссификация, образование кисты, инкапсулирование, петрификация. Неблагоприятный – гнойное расплавление, переходящее на плевру; пневмония, смерть
причины - тромбоэмболия средний и мелких ветвей легочной артерии
МАКРОПРЕПАРАТ № 53. Геморрагический инфаркт легкого
верхушка легкого
в верхней части легкого, субплеврально располагается тонкостенный пузырь, заполненный воздухом, диаметром около 5 см (булла)
эмфизема
исход: неблагоприятный – дыхательная недостаточность, застой в МКК, легочное сердце, возможен пневмоторакс при разрыве пузыря
причины - вокруг рубцов после туберкулеза, возрастные изменения легочной ткани, при хроническом бронхите, профессиональные болезни (стеклодувы), нарушение синтеза белка в сурфактанте
МАКРОПРЕПАРАТ № 70. Буллезная эмфизема легкого
орган увеличен в размерах, в задней стенке ЛЖ – очаг инфаркта размерами 2 х 3,5 см белого цвета, представлен плотной фиброзной тканью (первичный инфаркт). Над ним – вторичный очаг неправильной формы, глинисто-желтого цвета, мягкой консистенции размером 5 х 6 см (вторичный инфаркт, по времени более поздний)
повторный трансмуральный инфаркт миокарда
исход – благоприятный – организация и образование рубца (хроническая сердечная недостаточность); неблагоприятный – смерть. Осложнения – асистолия, фибрилляция желудочков, острая сердечная недостаточность, развитие аневризмы с разрывом сердца
причина – тромбоз, спазм, тромбоэмболия коронарной артерии, атеросклероз, функциональное перенапряжение в условиях недостаточного кровоснабжения
МАКРОПРЕПАРАТ № 74. Повторный инфаркт миокарда
органокомплекс мертворожденного ребенка
в верхней части межжелудочковой перегородки – дефект округлой формы, диаметром 0.5 см (незаращение межжелудочковой перегородки). От правых отделов сердца отходит общий артериальный ствол, отдающий ветвь к левому легкому и дающий начало сонным артериям. Отходит 2 общие сонные артерии. Отсутствует устье правой легочной артерии. Легкие синюшные, безвоздушные, спавшиеся
врожденный порок сердца
исход неблагоприятный, порок несовместим с жизнью
воздействие неблагоприятных факторов во время 3-11 недели внутриутробного развития
МАКРОПРЕПАРАТ № 84. Сложный врожденный порок сердца и сосудов
МАКРОПРЕПАРАТ № 90. Гипертрофический гастрит
желудок увеличен в размерах, стенка утолщена, наличие толстых складок, утолщенная слизистая оболочка
гипертрофический гастрит (болезнь Минетрие)
исход – нарушение пищеварительный процессов, предраковое состояние
причины - этиология не выяснена; предрасполагающие факторы: избыточное питание, наследственность, национальный характер
аппендикс
отросток увеличен в размерах, серозная оболочка тусклая, полнокровна, на ее поверхности отмечается фибринозный налет. Брыжейка отечная, гиперемирована. На разрезе - 2 полнокровных сосуда.
флегмонозный аппендицит
исход благоприятный – хирургическое вмешательство; неблагоприятный – перфорация стенки перитонит. Если происходит закрытие проксимального отдела отростка растяжение дистального отдела эмпиема отростка. Периаппендицит, перитифлит, гнойный тромбофлебит сосудов брыжейки
причины - аутоинфекция, кишечная палочка, энтерококк
МАКРОПРЕПАРАТ № 97. Флегмонозный аппендицит
на малой кривизне в пилорическом отделе виден глубокий дефект стенки желудка, распространяющийся на слизистую и мышечную оболочки. Дефект имеет овально-округлую форму, диаметром около 0.5 см, высокой плотности, омозолевшие, валикообразные, приподнятые края. Край, обращенный в сторону пищевода – нависает, а край, обращенный к пилорическому отделу – террасовидный, пологий (за счет перистальтических сокращений мышечной оболочки). Дно язвы представлено плотной рубцовой тканью белесоватого цвета
Хроническая язва желудка
осложнения: язвенно-деструктивные (прободение, кровотечение, пенетрация); воспалительные (гастрит, перигастрит, дуоденит, перидеоденит); язвенно-рубцовые (стеноз входного и выходного отверстия, деформация желудка, стеноз и деформация луковицы ДПК); малигнизация язвы, комбинированные осложнения. Исход благоприятный – рубцевание дефекта
причины - рецидивирующий острый гастрит, Helicobacter pillory, стресс, психоэмоциональное напряжение, алиментарные факторы, вредные привычки, наследственная предрасположенность
МАКРОПРЕПАРАТ № 98. Хроническая язва желудка
Печень ребенка
орган увеличен в размерах, поверхность гладкая, глинисто-желтый цвет, паренхима имеет дряблую консистенцию. На разрезе характерный жирный блеск
жировая дистрофия печени (гусиная печень)
неблагоприятный прогноз. Осложнения – некроз, цирроз, хроническая печеночная недостаточность, печеночная кома, летальный исход
причины – интоксикации, инфекции, гипоксии, авитаминоз, белковое голодание, переливание несовместимой группы крови
МАКРОПРЕПАРАТ № 104. Жировая дистрофия печени
часть печени
печень увеличена в размерах. Плотной консистенции, гладкая. Поверхность, на разрезе имеет пеструю окраску, есть очаги серо-желтого с чередованием буро-красного цвета. Серо-желтый – периферические гепатоциты с жировой дистрофией. Буро-желтый – венозная гиперемия центральной вены
мускатная печень
неблагоприятный, т.к. развивается мускатный фиброз цирроз портальная гипертензия асцит, интоксикация
хроническая СН, нарушение оттока венозной крови, общее и хроническое венозное полнокровие
МАКРОПРЕПАРАТ № 110. Мускатная печень
орган уменьшен в размерах, плотной консистенции, рыже-коричневого цвета. Поверхность бугристая за счет образования узлов-регенератов, между ними плотные соединительно-тканные перегородки (более 1 см – макронодулярный, менее 1 см – микронодуляный)
макронодуллярный цирроз печени
неблагоприятный исход – печеночная недостаточность, портальная гипертензия, асцит, сердечная недостаточность
причины – вирусные гепатиты, гепатозы, токсическая дистрофия печени
МАКРОПРЕПАРАТ № 115. Макронодуллярный цирроз печени
Органокомплекс – матка, яичники, маточные трубы
Матка увеличена в размерах, в полости - растущие в полость и в стенку из эпителия слизистой оболочки, серо-красного цвета образования овоидной формы, на поверхности – множественные изъязвления. Капсулы нет. Стенка утолщена, особенно в области шейки матки
Рак тела и шейки матки
Исход – неблагоприятный. Осложнения – метастазы лимфогенные, некроз, кровоизлияния
Причины - полиэтиологична
МАКРОПРЕПАРАТ № 116. Рак тела матки
нижняя треть пищевода и кардиальная часть желудка
СО пищевода истончена, в подслизистой вв нижней и средней трети пищевода видны набухшие, синюшного цвета извилистые варикозно-расширенные вены пищевода, ставшие источником кровотечения
Варикозное расширение вен пищевода с разрывом стенки сосуда
Неблагоприятный исход – смерть в результате массивного кровотечения
Цирроз печени в стадии декомпенсации портальной гипертензии с развитием порто-кавальных внутренних анастомозов. При повреждении вены пищевым комком - кровотечение
МАКРОПРЕПАРАТ № 118. Варикозное расширение вен пищевода с разрывом стенки сосуда
часть маточной трубы
маточная труба расширена, деформирована, пропитана кровью, фимбриальный отдел расширен до 7 см с разрывом стенки, в просвете плод с оболочками и плацентой. В расширенном участке – следы массивных кровоизлияний
трубная беременность
исход благоприятный в случае операции и остановки кровотечения.
МАКРОПРЕПАРАТ № 125. Трубная беременность
Осложнения:
Полный трубный аборт
Неполный трубный аборт
Разрыв трубы
Вторичная брюшинная беременность
Мумификация плода
Обызвествление плода
Кровотечение
Причины – изменения маточный труб нарушение продвижения оплодотворенного яйца (хроническое воспаление, врожденные аномалии, опухоль)
на малой кривизне образование, растет в просвет и в стенку, диаметром около 10 см. имеет вид блюдца серо-розового цвета. Края приподняты, в центре вдавление
блюдцеобразный рак желудка
исход неблагоприятный: метастазы, диспепсия, интоксикация
причины полиэтиологичны
МАКРОПРЕПАРАТ № 131. Блюдцеобразный рак желудка
матка (беременная)
матка увеличенных размеров, на разрезе, в толще миометрия – опухолевый узел в капсуле, серого цвета, волокнистого строения, плотной консистенции, диаметром около 8 см. Волокна опухолевого узла имеют волокнистое строение, волокна расположены беспорядочно, имеют завихрения
фиброма матки и беременность
исходы различны. Осложнения – препятствие беременности, малигнизация
причина полиэтиологична
МАКРОПРЕПАРАТ № 154. Фибромиома матки, беременность
мочевой пузырь
на СО мочевого пузыря видно образование шаровидной формы, мягкой, эластичной консистенции, диаметром 3 см, растущее в просвет мочевого пузыря. Стенка под ним не утолщена. На поверхности опухоль напоминает цветную капусту.
Папиллома мочевого пузыря
Исход – благоприятный, при оперативном вмешательстве. Зависит от локализации. Если будет расти у устья мочеточника, отверстия уретры – неблагоприятный. При травме – кровотечение. Осложнение – малигнизация, сдавление тканей, рецидивность операций
причины – полиэтиологичны
МАКРОПРЕПАРАТ № 165. Папиллома мочевого пузыря
жировая ткань (ткань опухоли)
опухолевый узел плотно-эластической консистенции в капсуле, диаметром около 10 см, на разрезе имеет дольчатое строение, желтого цвета, сального вида
исходы различны, чаще благопритяный. Осложнения: малигнизация, сдавление окружающей ткани
причины полиэтиологичны
МАКРОПРЕПАРАТ № 172. Липома
бедренная кость на разрезе
вскрыт костный канал: из кости и вокруг нее виден рост опухолевого узла больших размеров без четких границ, не имеет капсулы, на разрезе – серого цвета, напоминающий рыбье мясо, мягкой консистенции. Диаметра – 15 х 20 см
остеобластическая остеосаркома бедра
исход неблагоприятный. Осложнение: метастазирование гематогенным путем
причина полиэтиологична
МАКРОПРЕПАРАТ № 175. Остеосаркома бедра
часть легкого
в прикорневой зоне легкого – опухолевый узел белесовато-розового цвета с неравными контурами. СО долевого бронха в области опухоли бугристая. Нет капсулы. Растет из эпителия сквозь стенку бронха
центральный рак легкого
исход неблагоприятный. Осложнения – нарушение дыхания (дыхательная недостаточность, метастазы, некроз, кровоизлияния, изъязвление)
причины – полиэтиологичны
МАКРОПРЕПАРАТ № 178. Рак легкого
фрагмент толстой кишки
в центральной части – рост опухоли в просвет и стенку кишки, циркуллярно охватывающий стенку кишки. Просвет кишки здесь сужен. Растет из эпителия. Поверхность опухоли бугристая. Граница роста нечеткая. Со стороны брыжейки – увеличение ЛУ. На разрезе ткань опухоли (метастазы)
рак толстой кишки
неблагоприятный исход. Осложнения – метастазирование, канцероматоз брюшины, обтурация просвета, непроходимость
причина – полиэтиологична
МАКРОПРЕПАРАТ № 179. Рак толстой кишки
Орган увеличен в размерах, под капсулой в толще тканей – множественные очаги гнойного воспаления серо-желтого цвета, склонные к слиянию, размерами от 0.2 до 2 см. На разрезе паренхима дряхлая, рисунок органа стерт
Эмболический гнойный межуточный нефрит
Исход – неблагоприятный, ОПН, уремия
причины - септикоемия
МАКРОПРЕПАРАТ № 191. Эмболический гнойный нефрит
орган резко уменьшен в размерах, серого цвета, поверхность мелкобугристая. На срезе – вся ткань заменена на соединительную. Нет границы между корковым и мозговым веществом
микронодулярный нефроцирроз
причины – гипертоническая болезнь, атеросклероз, амилоидоз, гломерулонефрит
МАКРОПРЕПАРАТ № 199. Нефроцироз
орган увеличен в размерах, поверхность крупнобугристая. На поверхности видны пролежни. Под капсулой – очаги черно-серого цвета различной формы. В полости чашечек и лоханки – конкременты неправильной формы диаметром около 2 см слоистого строения белого и светло-коричневого цвета. Отсутствуют границы между корковым и мозговым веществом. Паренхима сильно истончена из-за атрофии. Видны полости, заполненные мочой.
мочекаменная болезнь, гидронефроз
исход неблагоприятный. Осложнения – пиелонефрит, пионефроз, пролежни почек, перинефрит, паранефрит.
нарушение минерального обмена, застой секрета, воспаление почек, сдавление опухолью
МАКРОПРЕПАРАТ № 207. Камни почки и гидронефроз.
верхняя почка маленькая, серая, бугристая, плотная - врожденная гипоплазия. Вторая почка резко увеличена в размерах, поверхность гладкая – викарная гипертрофия
викарная гипертрофия и гипоплазия почек
исход благоприятный – вторая почка берет на себя функцию первой. Осложнения – острая почечная недостаточность
причины – недоразвитие одной из почек – врожденная гипоплазия, воспаление, нефроз, гломерулонефрит, операционное удаление второй почки. Гипертрофия - викарная
МАКРОПРЕПАРАТ № 208. Гипоплазия и викарная гипертрофия почек.
почки увеличены в размере, дряблой консистенции. На разрезе корковый слой расширен, набухший, желто-серого цвета, тусклый с красным крапом. Он четко отграничен от темно-красного мозгового слоя
подострый гломерулонефрит
исход неблагоприятный – почечная недостаточность, уремия
причины - инфекционно-аллергические заболевания
МАКРОПРЕПАРАТ № 223. Подострый гломерулонефрит (большая пестрая почка).
часть толстого кишечника
стенка толстой кишки резко утолщена, СО покрыта серовато-желтой пленкой гнойного экссудата, состоящего из многочисленных погибших энтероцитов и полиморфноядерных лейкоцитов, колоноцитов и сгустившейся слизи.
колит при дизентерии
исход неблагоприятный – изъязвление, прободение, свищи, переход на соседние ткани, перитонит, кровотечение
дизентерия (инфекционные агенты шигелл)
МАКРОПРЕПАРАТ № 232. Колит при дизентерии.
фрагмент толстого кишечника (подвздошной кишка)
СО дистального отдела подвздошной кишки утолщена, набухшая. Лимфатические фолликулы увеличены, выступают над поверхностью СО. Группа лимфатических фолликулов некротизирована. Поверхность напоминает поверхность головного мозга – мозговидное набухание. В проксимальных отделах – изъязвление, отслаивание некротических масс
мозговидное набухание и некроз пейеровых бляшек при брюшном тифе
благоприятный исход – рубцевание, заживление. Неблагоприятный – развитие осложнений. Кишечные осложнения – внутрикишечное кровотечение, прободения язвы. Внекишечные – пневмония, гнойный перихондрит гортани, восковидный некроз прямых мышц живота, остеомиелит, внутримышечные абсцессы
палочка Эберта-Гаффки (Salm. Typhi)
МАКРОПРЕПАРАТ № 236. Мозговидное набухание и некроз пейеровых бляшек при брюшном тифе.
органокомплекс
миндалины увеличены, отечны. На дне видны язвы размером 1 х 0,5 см, выполнены некротическими массами
язвенно-некротический тонзиллит
благоприятный исход – выздоровление. Неблагоприятный – заглоточный абсцесс, отит, остеомиелит височной кости, флегмоны шеи, абсцесс мозга, менингит, септикопиемия, выраженная интоксикация, гломерулонефрит, серозный артрит, васкулит
бета-гемолитический стрептококк А, вирус
МАКРОПРЕПАРАТ № 237. Язвенно-некротическая ангина.
часть головного мозга с мягкой оболочкой
с внешней стороны извилины и борозды сглажены. Под мягкой оболочкой видны наложения экссудата серо-белого цвета. Хорошо видны расширенные полнокровные сосуды. Мягкая оболочка утолщена, тусклая, пропитана густой желтоватой массой экссудата
гнойный лептоменингит (менингит мягкой мозговой оболочки)
исход благоприятный при организации. Неблагоприятный – нарушение оттока ликвора, отек, дислокация мозга, образование абсцессов, энцефалит, сепсис, гидроцефалия
менингококковая инфекция
МАКРОПРЕПАРАТ № 238. Гнойный лептоменингит.
селезенка
орган увеличен в размерах, капсула напряжена. Пульпа селезенки дряблая, имеет красный цвет, при проведении ножом дает обильный соскоб вещества.
гиперплазия селезенки при сепсисе
МАКРОПРЕПАРАТ № 240. Септическая селезенка.
в Ш сегменте под плеврой виден очаг казеозной пневмонии диаметром около 1,5 см желто-серого цвета, плотный (первичный аффект). От аффекта к корню легкого прослеживается дорожка из мелких, величиной с просяное зерно, бугорков желтоватого цвета (лимфангит). Регионарные ЛУ увеличены, на разрезе суховаты, желто-серого цвета (казеозный лимфаденит). По всем полям легочной ткани располагаются мелкие, величиной с просяное зерно, очажки желтоватого цвета.
Первичный легочный туберкулезный комплекс с милиарной генерализацией.
возможны 3 варианта течение: затухание первичного туберкулеза и заживление очагов первичного комплекса; прогрессирование первичного туберкулеза с генерализацией процесса; хроническое течение
причины – микобактерии туберкулеза
МАКРОПРЕПАРАТ № 242. Первичный легочный туберкулезный комплекс с милиарной генерализацией.
Для начала следует дать определение эндокардиту. Этот медицинский термин описывает воспаление внутреннего слоя сердца – эндокарда. Важно знать, что клапаны сердца, по сути, являются дупликатурами (удвоение в виде пластики) эндокарда, а потому при эндокардитах в первую очередь поражается именно клапанная система органа.
С точки зрения патологической анатомии, эндокардит является сложным воспалительным процессом, который включает все стадии воспаления от альтерации (повреждение и гибель клеток и структур) до пролиферации (образование новых клеточных элементов). Характерно, что промежуточный процесс экссудации, то есть пропотевания плазмы и выхода клеток крови через истонченные и растянутые сосудистые стенки, не выражен, так как эндокард содержит мало сосудов. Однако процессы тромбообразования идут активно из-за постоянного омывания поврежденных стенок эндокарда кровью сердечных полостей.
Классификация
Существует несколько классификаций эндокардитов. В зависимости от локализации очага поражения выделяют следующие формы заболевания:
- Клапанный эндокардит – когда поражаются непосредственно клапаны сердца, встречается чаще всего вследствие высокой физиологической нагрузки на систему клапанов.
- Пристеночный эндокардит – когда поражается эндокард, выстилающий сердечные стенки.
- Хордальный – когда поражается хорда сердца, то есть пучок волокон, соединяющих противоположные стенки левого желудочка.
- Трабекулярный – когда поражаются трабекулы, то есть пластинки, образующие каркас сердца изнутри.
В зависимости от течения можно выделить:
- острую форму – около двух недель;
- подострую форму – до трех месяцев;
- хроническую форму – месяцы и годы.
По характеру морфологических, структурных изменений в сердце эндокардиты разделяют на формы:
- Простой или начальный эндокардит – в его основе зачастую лежит инфекционное заболевание, аутоиммунная патология по типу ревматической болезни или тяжелая интоксикация. Мишенью чаще всего становится митральный клапан, на втором месте по частоте поражения стоят аортальный и трехстворчатый клапаны.
- Бородавчатый эндокардит – чаще всего развивается при ревматической болезни или после инфекционных заболеваний, интоксикаций. Для него характерно образование бородавчатых тромбов над измененным эндокардом. Острый бородавчатый эндокардит характеризуется наличием множественных тромбов малых размеров, которые легко снимаются с поверхности эндокарда. Возвратно-бородавчатый эндокардит характеризуется наличием как свежих тромботических наложений, так и склеротических изменений эндокарда с его деформацией и образованием очаговых разрастаний (гранулём). На макропрепарате сердца после вскрытия: створки клапанов утолщены, с очагами склероза, деформированы, по краям тромботические «бородавки», хорды укорочены, ткань бледная.
- Фиброзный или фибропластический эндокардит – в его основе также зачастую лежит ревматическая болезнь, однако характерной особенностью является ранний фиброз, то есть утолщение, уплотнение ткани с рубцовыми изменениями, замещение на соединительную ткань и более агрессивные пролиферативно-деструктивные процессы. Макропрепарат сердца после вскрытия: сердце увеличено, на перикарде нити фибрина в виде волос («волосатое сердце»), перегородки утолщены.
- Полипозно-язвенный или септический эндокардит – развивается при сепсисе различной этиологии, в его основе лежит преобладание деструктивных процессов над репаративными, что обуславливает образование грубых и крупных язв на эндокарде. Язвенный процесс приводит к образованию тромбов вследствие выделения вазоактивных веществ поврежденным эндотелием и нарушения циркуляции крови из-за изменения структуры эндокарда. Тромбы также служат питательной средой для различного рода бактерий, что может быть причиной инициирования эндокарда и развития некроза ткани клапана. При остром полипозно-язвенном эндокардите мишенью является митральный клапан, а при подостром – аортальный. Воспалительный процесс активно переходит с клапанов на другие ткани сердца, что приводит к массивному тромбообразованию, инфицированию тромбов, их отрыву и распространению инфекции по всему организму. Таким образом, язвенный эндокардит считается одной из форм сепсиса. На макропрепарате сердца после вскрытия: на клапанах очаги сепсиса, дефекты, клапаны склерозированы, ткань тусклая.
 Полипозно-язвенный эндокардит
Полипозно-язвенный эндокардит - Возвратный эндокардит – наиболее типичная форма среди всех эндокардитов. В его основе лежит ревматическая болезнь, сепсис (чаще вызванный стрептококком). У больного возникают рецидивы ранее возникавшего эндокардита с наслоением свежих деструктивных изменений на старые.
Причины
В основе полипозно-язвенного эндокардита лежит сепсис. Он представляет собой инфекционное заболевание, в основе которого лежит нарушение иммунного ответа организма на проникновение инфекции из локального очага в кровь. В результате инфекционный процесс охватывает все органы и системы, а возбудитель свободно циркулирует и размножается в кровяном русле, выделяя в него свои токсины.
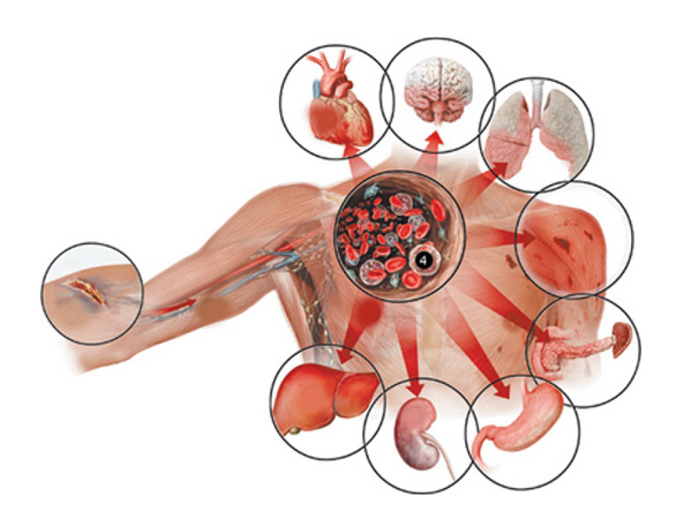 Сепсис
Сепсис Сепсис имеет ряд особенностей, отличающих его от других заболеваний и затрудняющих его лечение:
- В основе сепсиса нет специфического возбудителя, к его развитию может привести любой микроорганизм. Таким образом, специфической морфологии и клинической картины при сепсисе нет.
- Сепсис не заразен и не воспроизводим на экспериментальных моделях. Таким образом, это индивидуальный ответ макроорганизма на микроорганизм.
- Иммунитет при сепсисе отсутствует, поэтому для него не характерна цикличность, связанная с иммунологической реакцией организма и имеющая место при других заболеваниях.
Важно! При полипозно-язвенном (септическом) эндокардите очагом первичной инфекции служат клапаны сердца, откуда возбудитель попадает в кровь и другие органы и системы.
Симптомы
Клиническая картина эндокардитов крайне разнообразна и может варьироваться от длительного течения без специфических симптомов до развернутого сепсиса с поражением всех органов и систем. Как правило, первые признаки эндокардита начинают проявляться в течение двух недель после инфицирования.
Для развернутого эндокардита характерно развитие следующих симптомов:
- тяжелая интоксикация организма, высокая температура с ознобами, потеря массы тела, аппетита, головная, суставная и мышечная боль;
- наличие высыпаний, пятен на коже ладоней, ступней и тела, легкая желтушность и бледность;
- артрит коленного, голеностопного, локтевого, лучезапястного суставов;
- образование и отрыв тромбов с развитием инфарктов в различных органах (где произошла закупорка сосуда тромбоэмболом);
- перикардит сердца;
- увеличение лимфоузлов;
- почечная недостаточность, развитие воспаления почек;
- поражение центральной нервной системы вследствие тромбоэмболии в сосудах головного мозга, развития менингоэнцефалита;
- ОСН, ХСН.
Диагностика
Важно! При постановке диагноза «эндокардит» врач учитывает общее состояние пациента, то есть выраженность лихорадки, данные исследования клапанов сердца, наличие тромбоэмболических осложнений и результаты лабораторной диагностики.
Среди лабораторных методов большой информативностью обладают:
- Общий анализ крови – по данным ОАК можно судить о развивающейся анемии и состоянии системы лейкоцитов, а также о изменении уровня СОЭ.
- Биохимический анализ крови – данные биохимии могут сказать об уровне специфических маркеров воспаления (С-реактивный белок и другие).
- Иммунологическое исследование крови – с помощью иммунологического анализа можно установить ревматическую этиологию эндокардита при обнаружении ревматоидного фактора.
- Посев крови на стерильность – ключевой верификационный метод диагностики бактериального эндокардита. Обязательным условием является многократность забора крови и проведение анализа вне антибиотикотерапии.
Для уточнения диагноза «полипозно-язвенный эндокардит» применяются методы инструментальной диагностики:
- По результатам ЭКГ определяют локализацию поражения, наличие или отсутствие гипертрофии левого желудочка, нарушений сердечной проводимости.
- По результатам ЭхоКГ можно характеризовать состояние ткани и клапанов сердца, определить наличие или отсутствие язвенных дефектов, наложений кальция, разрывов хорд. Также ЭхоКГ позволяет определить порок сердца с развитием митральной или аортальной недостаточности, что может быть показанием к оперативному вмешательству.
Лечение
При лечении больных с полипозно-язвенным эндокардитом (и другими формами) существует несколько основных линий терапии:
- Массивная и длительная антибактериальная терапия – назначается внутривенное капельное введение антибиотиков в максимальных дозах с учетом чувствительности возбудителя. С учетом этиологии эндокардита применяются антибиотики группы пенициллинов, например Бензилпенициллин, группы аминогликозидов, например, Гентамицин, Амикацин. При неэффективности пенициллинового ряда используют макролиды, фторхинолоны.
- Коррекция иммунной системы – в качестве иммунных препаратов применяют антитоксические сыворотки на основе готовых антител к антигенам возбудителя. Высокой эффективностью обладают человеческий иммуноглобулин и гипериммунная плазма, назначают внутривенное введение в течение пяти суток.
- Оперативное лечение – при отсутствии эффекта от консервативной терапии, прогрессирующем ухудшении состояния пациента с развитием СН, тромбоэмболий и других осложнений решается вопрос об оперативном удалении очагов инфекции в эндокарде и пораженных клапанов с обязательной реконструкцией клапанной системы искусственными протезами.
- Симптоматическая терапия сердечной недостаточности и осложнений других органов.
Таким образом, лечение эндокардитов, в особенности септического, не является строго специфичным и должно подбираться индивидуально каждому пациенту с учетом особенностей его иммунной системы.
РЕВМАТИЗМ
Макропрепараты
№ 153. Острый бородавчатый эндокардит митрального клапана при ревматизме. Створки клапана слегка утолщены, мягкие, полупрозрачность их уменьшена. На поверхности клапана по замыкающему краю расположены мелкие тромботические наложения в виде возвышающихся узелков («бородавок»). В норме створки клапанов тонкие, полупрозрачные.
№ 154. Возвратно-бородавчатый эндокардит митрального клапана при ревматизме. Створки клапана утолщены, уплотнены, белесовато-серые, непрозрачные, сращены между собой. На поверхности деформированных створок клапана расположены свежие тромботические наложения.
№ 156. Сердце при ревматическом митральном стенозе. Створки клапана утолщены, уплотнены, белесовато-серые, непрозрачные, сращены между собой. Левое атриовентрикулярное отверстие сужено (митральный стеноз). На поверхности створок по замыкающему краю располагаются свежие тромботические наложения, придающие митральному отверстию вид «рыбьей пасти». В некоторых препаратах тромботические наложения отсутствуют (фибропластический эндокардит).
№ 157. Сердце при декомпенсированном ревматическом пороке. Сердце увеличено, полости его расширены, стенки истончены (по сравнению с компенсированным состоянием). Миокард глинистого вида (дряблый, желтовато-серый). Со стороны эндокарда видны множественные мелкие белесовато-желтоватые пятна и полосы (признак паренхиматозной жировой дистрофии миокарда).
Микропрепараты
№ 148. Возвратно-бородавчатый эндокардит. В ткани створок клапана видны сосуды (в норме они отсутствуют) , выраженный фиброз , очаги фибриноидного некроза (аморфные бесклеточные эозинофильные массы) , очаговые лимфогистиоцитарные инфильтраты . На поверхности клапана, лишённой эндотелия, расположены тромботические наложения в виде эозинофильных аморфных масс . Часть тромботических наложений частично или полностью замещены фиброзной тканью . В некоторых препаратах свежие тромботические наложения отсутствуют.
№ 149. Гранулематозный ревматический миокардит. Окраска гематоксилином и эозином. В миокарде между пучками мышечных волокон расположены многочисленные увядающие ревматические гранулёмы Áшоффа–Талалаева . В центре некоторых гранулём заметно небольшое количество фибриноидного детрита (аморфные эозинофильные массы), окружённого клетками воспалительного инфильтрата. Бόльшая часть гранулём образована только клетками, преимущественно макрофагами (гистиоцитами). Помимо обычных макрофагов в гранулёмах Áшоффа–Талалаева встречаются крупные клетки с резко увеличенными гиперхромными ядрами неправильной формы.
№ 150. Кардиосклероз в исходе ревматического миокардита. Окраска по ван Гизону. В строме миокарда, преимущественно вокруг мелких сосудов , обнаруживаются прослойки плотной волокнистой ткани , коллагеновые волокна которой окрашены в красный цвет кислым фуксином. В норме строма миокарда представлена рыхлой волокнистой соединительной тканью. – мышечные волокна.
 |








 Внедрение и использование УМК «Изучаем русский язык» в двуязычной образовательной среде
Внедрение и использование УМК «Изучаем русский язык» в двуязычной образовательной среде Система образования в индии как фундамент знаний и жизни
Система образования в индии как фундамент знаний и жизни Роман Вишневский – трейдер и владелец брокерской компании
Роман Вишневский – трейдер и владелец брокерской компании Николай Кольцов – биолог из будущего
Николай Кольцов – биолог из будущего